Лечение заболеваний слизистой. Клиника и своевременная диагностика рака слизистой оболочки полости рта
Обследование больных с заболеваниями СОПР — это комплекс целенаправленных исследований, которые включают анамнез и объективное обследование, дополненное данными необходимых вспомогательных методов, с целью постановки окончательного диагноза, выбора рационального метода лечения, оценки течения заболевания и определения его прогноза.
В процессе обследования используют основные и вспомогательные методы. Основные — это анамнез (опрос) и объективное обследование. Опрос состоит из выяснения жалоб больного, а также анамнеза его жизни, истории развития и течения заболевания.
Объективное обследование включает осмотр и пальпацию. При необходимости обследован ие дополняют вспомогател ьными методами (лабораторные, функциональные, иммунологические, инструментальные и др.), которые необходимы для пощчения информации об общем состоянии здоровья пациента и уточнения отдельных деталей.
Основные методы, в силу своей высокой информативности, доступности, простоты и абсолютной безвредности для больного являются первоочередными для клинициста. Часто их бывает вполне достаточно для постановки диагноза. Однако, постановка окончательного диагноза предусматривает творческое сочетание основных и вспомогательных методов обследования.
Выбор вспомогательных методов обследования, их направленность и объем определяются предполагаемым видом патологии, стадией заболевания и общим состоянием здоровья больного с учетом его индивидуальности и предусматривает соблюдение правил врачебной деонтологии.
Свои особенности имеет обследование диспансерного и эпидемиологического характера, а также обследование с целью профилактики или контроля за эффективностью проводимого лечения.
Среди основных методов обследования больных с патологией СОПР следует подчеркнуть необходимость общего клинического обследования, так как оно дает общее целостное представление о состоянии здоровья больного по данным системного обследования и позволяет установить (или исключить) связь патологии СОПР с нарушениями в органах и системах организма.
Прежде чем перейти к изложению методики обследования паниента с заболеванием СОПР, заметим, что эта методика не претендует на абсолютную самостоятельность, а является лишь одним из звеньев цепи общего обследования организма больного в целом и изучения условий его бытия в окружающей среде. Вместе с тем, обследование больного с поражением СОПР имеет определенные особенности, которые отличают его от общепринятых клинических методов.
Анамнез (опрос больного) — начальный этап обследования. Цель анамнеза — на основании расспроса больного получить информацию, которая даст возможность поставить предварительный диагноз (или несколько предварительных диагнозов) или хотя бы определить, к какой классификационной группе относится заболевание данного пациента. Такой подход позволит более направленно провести объективное обследование, применяя необходимые для подтверждения диагноза дополнительные методы. Во время опроса необходимо уточнить данные паспортной части истории болезни — возраст, профессию больного, экологические и социальные условия его жизни. Эти данные имеют значение для определения диагноза, поскольку есть заболевания, характерные только для детского возраста или же такие, которые встречаются у людей преклонного возраста. Довольно типичные заболевания СОПР могут возникать у работников определенных профессий (меркуриальныйили свинцовый стоматит).
Некоторые заболевания СОПР обусловлены влиянием природной среды, социальных условий и др. В процессе анамнеза важно, чтобы больной наиболее полно изложил свои жалобы. Это сориентирует врача на симптомы того или иного заболевания. В этой связи опрос целесообразно вести в активной форме, направляя дополнительными вопросами рассказ больного в нужное русло. При этом врач должен учитывать психическое состояние больного, придерживаясь правил врачебной деонтологии, чтобы каким-либо неосторожным словом или вопросом не обеспокоить больного, не внушить ему канцерофобию. При выяснении анамнеза заболевания важно соблюсти еще одно деонтологическое требование: абсолютно непозволительно давать негативную оценку ранее проводившегося лечения и некорректно отзываться в адрес врача, который до этого лечил больного.
Особая роль анамнеза заключается в выявлении доклинической стадии заболевания. Выясняя историю развития заболевай ия, необходимо определить, как давно оно началось, каковы были его первые симптомы, какие признаки добавились со временем; был и ли подобные проявления раньше; проводилось ли лечение и какие были его результаты; как организм переносит лекарственные препараты или некоторые продукты питания. В случае аллергического анамнеза необходимо провести более дистальные исследования в этом направлении, чтобы избежать осложнений при последующем назначении медикаментозных средств.
Нередко уже с первых слов больного врач получает информацию об определенных объективных симптомах. Прежде всего — это нарушение речи, что проявляется изменением ее звучания и характера произношения отдельных букв. Эти нарушения могут быть обусловлены поражением СОПР воспалительным процессом, врожденными или приобретенными дефектами СОПР. Воспалительные процессы на губах (в силу болезненности и отека), а также развитие опухолей изменяют произношение губных звуков. Язвенные поражения языка, воспалительный инфильтрат, отек затрудняют произношение почти всех согласных и ведут к шепелявости.
При поражении твердого и мягкого неба (травма, врожденныерасщелины, воспалительные инфильтраты, сифилис и др.) произношение приобретает гнусавый оттенок. Затрудняется прием пищи - жидкая пища выливается через носовую полость. Обращая внимание на эти нарушения еще в начале диалога, врач включает в анамнез элементы функционального обследования СОПР.
При язвенных поражениях СОПР, герпетическом стоматите наряду с болезненностью СО больных беспокоит неприятный запах из полости рта. Следует, однако, помнить, что неприятный запах может быть обусловлен целым рядом заболеваний полости рта (недостаточный гигиенический уход за полостью рта, хронические формы тонзиллита, острые воспалительные процессы СОПР и пародонта, хронические периодонтиты, гангренозный пульпит, множественный кариес
и др.), но в то же время этот симптом может свидетельствовать о серьезных заболеваниях глотки, пищевода, легких, желудка.
При наличии жалоб на боль врач должен уточнить характер ее возникновения - самостоятельная боль или причинная. Причинная боль возникает от воздействия какого-нибудь фактора: открывание рта, движения губ, щек, приема пищи, употребление кислого, соленого и выяснение всех этих деталей, связанных с возникновением боли, — весьма важный элемент диагностики.
В анамнезе необходимо уточнить локализацию и распространение боли. Если боль локализована в определенном участке слизистой оболочки, то чаще это свидетельствует о нарушении целостности ее. Боль иррадиирующего характера нередко наблюдается при декубитальных язвах, тяжелых формах язвенно-некротического стоматита, опоясывающего лишая, врастании опухоли в нервные стволы и др.
Не менее важным для диагностики является анализ данных о продолжительности боли и времени ее возникновения. Например, при опоясывающем лишае высыпаниям элементов поражения на СО предшествует появление жгучей болезненности. При невралгии тройничного нерва боль возникает от воздействия на так называемые "курковые зоны"; боль невыносимая, но непродолжительная и никогда не возникает ночью. В иных случаях боль возникает и продолжается непрерывно на протяжении многих часов и даже суток.
Кроме того, анамнез позволяет определить характер течения заболевания (острый, хронический, рецидивирующий) и в связи с этим поэтапно использовать те или иные дополнительные методы исследования. Из анамнеза выясняют индивидуальные особенности больного, его наследственность, характер условий жизни, трудовой деятельности и общее самочувствие в данное время. Информация о перенесенных заболеваниях и о наличии хронических заболеваний органов и систем на данный момент может помочь установлению причинно-следственных связей с изменениями СОПР.
Анализ данных, полученных врачом при опросе больного, имеет определенную самостоятельную диагностическую ценность, а также может определить дальнейший диагностичекий поиск. Вот почему правильно проведенный детальный анамнез, как правило, позволяетуже на этом этапе обследования сделать правильное предположение диагноза заболевания СОПР. Однако, поскольку данные анамнеза базируются на субъективных ощущениях и оценках больного и зависят от состояния его ПСИХИКИ, врачу необходимо объективно оценивать их и взвешенно использовать при постановке предварительного диагноза. Такой диагноз должен быть подтвержден данными объективного клинического обследования и дополнительных исследований.
Объективное обследование СОПР включает осмотр и пальпацию.
Первым этапом объективного обследования является осмотр больного, который позволяет выявить макроскопически видимые изменения челюстно-лицевой области, а также элементы поражения СОПР. Он состоит из внешнего осмотра и обследования полости рта.
Внешний осмотр начинают уже при встрече с больным. Врач обращает внимание на общий его вид, конституциональный статус, активность, выражение лица, особенности артикуляции, цвет склер и видимой поверхности кожи. При некоторых заболеваниях СОПР, которые сопровождаются поражением кожи, необходимо осматривать всю поверхность тела.
Для осмотра СОПР необходимо усадить больного так, чтобы источник света находился перед ним. Более целесообразно при обследовании СОПР (особенно начинающему врачу, еще не имеющему определенного опыта обследования СОПР) пользоваться дневным освещением. Это даст возможность безошибочно выявить элементы поражения, проявляющиеся в изменении цвета СО. Следует обратить внимание, что осмотру подлежат все участки СОПР, независимо отлоквдизаиии поражения или от предполагаемого диагноза.
Гажва С.И.
, Степанян Т.Б.
,
Горячева Т.П.
Нижегородская государственная медицинская академия
Среди актуальных проблем современной стоматологии диагностика, лечение и профилактика заболеваний слизистой оболочки полости рта (СОПР) занимают одно из важных мест . В связи с особенностями этиологии и патогенеза, склонностью к рецидивам, достаточно высокой степенью малигнизации, заболевания СОПР занимают особое место в структуре стоматологической заболеваемости. При этом заболевания слизистой оболочки полости рта являются до настоящего времени наименее изученной медицинской и социальной проблемой стоматологии как в нашей стране, так и за ее пределами. Это объясняется не только сложностью диагностики, но и отсутствием достоверных данных о распространенности и структуре данной патологии, которую можно получить, согласно рекомендациям ВОЗ, путем систематического эпидемиологического обследования населения .
Так, по наблюдениям врачей стоматологов заболеваемость слизистой оболочки полости рта за последнее десятилетие увеличилась в России почти на треть, однако в настоящее время до конца не изучена их распространенность. К таким регионам относится и Владимирская область, где в последнее время изучению данной проблемы уделялось недостаточное внимание, а в связи с этим, отсутствует достоверная информация о процентном эквиваленте данного сегмента в структуре стоматологической заболеваемости.
Цель исследования. Изучение распространенности стоматологических заболеваний слизистой оболочки полости рта среди взрослого населения Владимирской области и изучение ее структуры в зависимости от возрастных признаков.
Материалы и методы исследования
Клинический, статистический, аналитический, фотодокументирование, метод прямой визуализации флуоресценции тканей с использованием «VELscope Vx Enhanced Oral Assessment System» (рис. 1).
Рис. 1. Аппарат «VELscope Vx»
В связи с тем, что не все патологические процессы на слизистой оболочке полости рта протекают доброкачественно и, согласно рекомендациям главных специалистов стоматолога и онколога России, для повышения онкологической настороженности и снижения риска озлокачествления необходимо использовать методы ранней визуализации митотических изменений в эпителии слизистой оболочки, клеточных, структурных, и/или метаболических изменениях в тканях. В нашем исследовании была применена техника прямой визуализации флуоресценции тканей полости рта с использованием аппарата «VELscope Vx». Данная методика позволяет обнаружить субклинические признаки предраковых и раковых изменений слизистой оболочки полости рта при отсутствии видимых признаков поражения .
Для достижения поставленной цели было проведено клиническое обследование 468 человек с заболеваниями слизистой оболочки полости рта обоего пола в возрасте от 21 до 74 человек, проживающих на территории Владимирской области и обратившихся за стоматологической помощью в стоматологические клиники разной формы собственности. Дана оценка распространенности заболеваний слизистой оболочки полости рта и определена ее структура в зависимости от возрастных признаков. В связи с этим, все пациенты были разделены на 4 группы:
1-я группа – пациенты обоего пола в возрасте от 21-34 лет – 260 человек;
2-я группа – пациенты обоего пола в возрасте от 35-44 лет – 150 человек;
3-я группа – пациенты обоего пола в возрасте от 45 – 64 лет – 110 человек;
4-я группа – пациенты обоего пола в возрасте от 65 – 74 лет – 80 человек.
Обследование слизистой оболочки полости рта проходило по алгоритму, включающему в себя:
1. Визуальный осмотр полости рта и выявление патологических процессов на слизистой оболочки полости рта.
2. Топографирование и кодирование элементов поражения СОПР.
3. Визуализация и анализ патологических изменений СОПР с помощью «VELscope Vx Enhanced Oral Assessment System».
4. Фотодокументирование и его архивирование.
5. Анализ полученных результатов.
Результаты исследования и их обсуждение
Проведенное исследование подтверждает гипотезу о высокой распространенности поражений слизистой оболочки полости рта в целом в стране, и у населения Владимирской области в частности (табл. 1).
Таблица1
Распространенность заболеваний СОПР
Заболевания СОПР |
21-34 (260) |
35-44 (150) |
45-64 (110) |
65-74 (80) |
Всего(%) |
Злокачественные новообразования полости рта |
12(2 %) |
||||
Красный плоский лишай |
29(4,8 %) |
||||
Лейкоплакия |
38(6,3 %) |
||||
Кандидоз СОПР |
22(3,6 %) |
||||
Лейкоплакия Таппейнера |
34(5,6 %) |
||||
Афтозный стоматит |
31(5,1 %) |
||||
Травматическая язва |
21(3,5 %) |
||||
Протетический стоматит |
14(2,3 %) |
||||
Географический язык |
17(2,8 %) |
||||
Патология отсутствует |
235 |
382(64 %) |
Наиболее распространенной патологией изучаемого региона являются предраковые заболевания: лейкоплакия и ее разновидности – 6,3 % случаев и 5,6 %, соответственно, красный плоский лишай – 4,8 %, а также симптомы соматической патологии – афтозный стоматит – 5,1 %
(рис. 2).
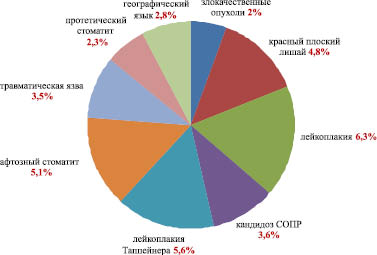
Рис. 2. Распространенность поражений слизистой оболочки полости рта у лиц Владимирской области в зависимости от диагноза (%)
Распространенность стоматологических заболеваний у исследуемых в зависимости от возраста составила: в возрасте от 21 до 34 лет – 16,6 %; от 35 до 44 лет – 14,1 %; от 65 до 77 лет – 10 %; от 21 до 34 лет – 5,3 %.
Структура заболеваемости слизистой оболочки полости рта в зависимости от возраста меняется: в возрастной группе от 21 до 34 лет среди заболеваний превалируют: лейкоплакия, кандидоз СОПР, лейкоплакия Таппейнера, афтозный стоматит, травматическая язва, географический язык.

Рис. 3. Пациент М., 42 года, лейкоплакия, плоская форма
В возрастной группе от 35 до 44 лет, самыми распространенными заболеваниями являются лейкоплакия (рис. 3), красный плоский лишай в различных его проявлениях (рис. 4), афтозный стоматит. В возрасте свыше 55 лет преобладают: травматическая язва, афтозный стоматит, лейкоплакия Таппейнера.

Рис. 4. Пациент Н., 44 года, КПЛ, типичная форма
Всем пациентам с заболеваниями слизистой оболочки полости рта был проведен скрининг на наличие состояний, не укладывающихся в понятие физиологической нормы, с использованием прямой визуализации флюоресценции тканей с помощью аппарата «VELscope Vx». Это позволило обнаружить доклинические изменения в полости рта у ряда пациентов, определить истинные границы видимых патологических процессов. В ряде случаев площадь очагов поражения, при их визуальной оценке, была значительно меньше, чем при оценке с помощью «VELscope Vx». Полученные результаты, свидетельствующие о наличии скрытой патологии эпителия слизистой оболочки полости рта, были подтверждены морфологически с помощью исследования биоптатов, взятых из «проблемных» участков.
Заключение
Анализ результатов исследования свидетельствует о высокой заболеваемости слизистой оболочки полости рта у взрослого населения Владимирской области, структура которой в значительной степени зависит от возраста. Кроме того, необходимо отметить предрасположенность к предраковым состояниям достаточно молодого контингента населения (возрастные группы от 21 до 34 лет и от 35 до 44 лет), тогда как в более зрелом возрасте на фоне нарушения трофики тканей челюстно-лицевой области доминируют деструктивные нарушения слизистой и симптомы соматической патологии. Заслуживает внимания принцип законченности диагностики, который в нашем исследовании был реализован последовательностью ряда мероприятий: клиническим осмотром полости рта и его скринингом на онкопатологию с помощью «VELscope Vx Enhanced Oral Assessment System», кодированием и топографированием очагов поражения и морфологическим подтверждением диагноза. Для ранней диагностики онкопатологии можно рекомендовать «VELscope Vx Enhanced Oral Assessment System», которая на клиническом приеме дает врачу информацию об истинных границах патологических процессов, протекающих в мягких тканях полости рта, облегчает обнаружение патологических изменений, не видимых невооруженным глазом.
Список литературы:
1. Банченко Г.В. Лейкоплакия и близкие к ней поражения слизистой оболочки полости рта / Г.В. Банченко, В.А. Молочков, С.С. Кряжева, Д.Г. Балыиун // Российский журнал кожных и венерических болезней. 2001. – № 5. – С. 4 -8.
2. Гажва С.И., Шкаредная О.В., Пятова Е.Д. Комплексный подход к лечению заболеваний слизистой оболочки полости рта у пациентов с хроническими гастритами // Стоматология. 2013; 92:6. – С. 16-19.
3. Гажва С.И., Иголкина Н.А. Взаимосвязь заболеваний внутренних органов и состояния полости рта // Терапевтический архив 2013; 85:10 – С. 116-118.
4. Гилева О.С. Структура, факторы риска и клинические особенности заболеваний слизистой оболочки полости рта (по данным лечебно-консультативного приема) // О.С. Гилева, Е.Н. Смирнова, А.А. Позднякова и соавт // Пермский медицинский журнал. – 2012. – № 6. – С. 18-24.
5. Kois J.C., Truelove E. Detecting oral cancer – a new technique and case reports // Dentistry Today – 2006; Vol. 25, №10. – P. 94-97.
6. Poh C.F. et al: Fluorescence visualization detection of field alterations in tumor margins of oral cancer patients // Clin. Cancer Res. – 2006; Vol. 12, №22. – P. 6716-6722.
Статья предоставлена журналом "Международный журнал прикладных и фундаментальных исследований"
ВНИМАНИЕ! Любое копирование и размещение в сторонних источниках материалов, опубликованных на сайте WWW.
Заболевания слизистой оболочки бывают при нарушениях развития, инфекциях, заболеваниях кожи, наследственных дерматозах, доброкачественных и злокачественных опухолях. Наиболее частые заболевания слизистой оболочки описаны ниже.
Хейлит . Причиной воспаления каймы губ (хейлит) и углов рта (ангулярный стоматит, синоним - заеда) обычно бывают сухость и трещины губ или слюнотечение. Последнее, в частности, нередко вызывает хронический хейлит и ангулярный стоматит у детей с поражением ЦНС. На углы рта может распространяться кандидоз его слизистой оболочки. Для профилактики ангулярного стоматита при наличии предрасполагающих к нему факторов следует накладывать на углы рта мазь, создающую непроницаемый слой, например вазелин. Кандидоз лечат соответствующими противогрибковыми препаратами, периоральный контактный дерматит - слабодействующими кортикостероидами для местного применения и смягчающими кожу средствами.
Пятна Фордайса . Не вызывающие неприятных ощущений мелкие желтовато-белые папулы на кайме губ, слизистой оболочке щек - представляют собой эктопические сальные железы. Они не свидетельствуют о каком-либо заболевании слизистой оболочки и не требуют лечения.
Мукоцеле . Это слизистая ретенционная киста, представляет собой безболезненную голубоватую напряженную меняющуюся в размеру папулу на губах, языке, нёбе или слизистой оболочке щек. К задержке слизистого секрета под слизистой оболочкой ведет травматический разрыв выводных протоков мелких слюнных желез. Подобное образование на дне полости рта, возникающее при разрыве протоков подчелюстной или подъязычной слюнной железы, известно под названием ранула. Обычно ретенционная киста меняется в размере и, в конце концов, разрывается вследствие травмирования и исчезает. Во избежание рецидива мукоцеле следует иссекать.
Афтозный стоматит . Это заболевание слизистой оболочки характеризуется образованием одиночных или множественных изъязвлений на слизистой губ, щек, языка, дна полости рта, нёба, десен. Он начинается с появления красных плотных папул, которые быстро превращаются в четко очерченные участки некроза с серым фибринозным налетом и ободком гиперемии. Мелкие афты имеют диаметр 2-10 мм и спонтанно заживают за 7-10 дней. Диаметр крупных афт превышает 10 мм. Для их заживления требуется 10-30 дней. Третий тип афт - герпетиформные - имеют диаметр 1-2 мм, появляются по нескольку или группами. Сливаясь, они образуют бляшки, заживающие за 7-10 дней. Приблизительно у У3 больных рецидивирующим афтозным стоматитом имеются указания на это заболевание в семейном анамнезе.
Афтозный стоматит имеет многофакторную этиологию и бывает проявлением целого ряда заболеваний. Локальное заболевание слизистой оболочки, очевидно, обусловлено местным нарушением регуляции клеточного иммунитета, сопровождающимся активацией и накоплением цитотоксических Т-лимфоцитов. В числе предрасполагающих к афтозному стоматиту факторов травма, эмоциональное напряжение, низкий уровень железа и ферритина, дефицит витамина В12 или фолата, нарушение кишечного всасывания при целиакии и болезни Крона, менструация и сопровождающее ее падение уровня прогестагенов в лютеиновой фазе, пищевая , побочное действие лекарственных средств. Распространено ошибочное представление об афтозном стоматите как форме герпетической инфекции. В действительности высыпания рецидивирующего герпеса обычно ограничиваются красной каймой губ, редко распространяются на слизистую рта. Последняя поражается только при первичной герпетической инфекции.
Лечение афтозного стоматита симптоматическое. Для полоскания рта используют 0,2% раствор глюконата хлоргексидина, для уменьшения болезненности, особенно во время еды, - местные анестетики, например вязкий раствор лидокаина или смесь для орошения слизистой оболочки рта, включающую, кроме него, дифенгидрамин и 0,5% раствор диклонина гидрохлорида. Уменьшают воспаление и ускоряют заживление афт кортикостероиды для местного применения со слизистыми добавками, препятствующими их смыванию слюной (например, 0,1% триамцинолон в орабазе), и жидкость для полоскания рта с тетрациклином. В тяжелых, резко нарушающих общее состояние случаях применяют системную кортикостероидную терапию, колхицин или дапсон.
Синдром Каудена (синдром множественной гамартомы). Аутосомно-доминантное наследственное заболевание слизистой оболочки, которое проявляется на 2-3-м десятилетии жизни гладким, розовыми или беловатыми папулами на нёбе, деснах, слизистой щек и губ. Его причина - мутация подавляющего рост опухолей гена. Эти доброкачественные фибромы, сливаясь, придают слизистой оболочке вид булыжной мостовой. На лице, особенно вокруг рта, носа и ушей, появляются множественные папулы телесного цвета, гистологически обычно представляющие собой трихилеммому (доброкачественная опухоль из эпидермиса наружного листка волосяного фолликула). Кроме того, наблюдаются роговые папулы на пальцах рук и ног, увеличение щитовидной железы, полипы ЖКТ, фиброкистозные узлы в молочных железах, рак молочной или щитовидной железы.
Жемчужины Эпштейна (кисты десен у новорожденных). Белые, наполненные кератином кисты в слизистой оболочке нёба и десен, наблюдаются у 80% новорожденных. Они не вызывают никаких расстройств и, как правило, через несколько недель исчезают.
Географический язык (доброкачественный мигрирующий глоссит). Это заболевание слизистой оболочки проявляется единичными или множественными четко очерченными гладкими бляшками с неровными границами на спинке языка, представляющими собой участки преходящей атрофии нитевидных сосочков и поверхностного эпителия языка. Бляшки часто имеют приподнятые серые края, состоящие из утолщенных, выступающих нитевидных сосочков. Иногда эти изменения сопровождаются жжением и покалыванием. Доброкачественный мигрирующий глоссит развивается быстро.
Складчатый язык . Приблизительно у 1 % новорожденных и 2,5% детей старше года на спинке языка имеются многочисленные складки разделенные углублениями, из-за чего он выглядит морщинистым и неровным. В одних случаях складчатость языка бывает врожденной, обусловленной неполным слиянием двух половин языка в других - возникает вследствие инфекции, травмы истощения, дефицита витамина А. Иногда изменения, характерные для складчатого и географического языка, наблюдаются одновременно. Скопление в углублениях частиц пищи и детрита приводит к раздражению, воспалению, неприятному запаху изо рта. Для их предотвращения рекомендуется тщательно полоскать рот и очищать язык мягкой зубной щеткой.
Волосатый черный язык . Почернение спинки языка обусловлено гиперплазией и удлинением нитевидных сосочков, которые сопровождаются избыточным ростом хромогенных бактерий и грибов, накоплением ими пигмента и прокрашиванием слущивающегося эпителия. Обычно окрашивание возникает на задней части спинки языка и распространяется кпереди. Заболевание более характерно для взрослых, но иногда встречается и у подростков. Предрасполагают к нему несоблюдение гигиены полости рта, избыточный рост бактерий, прием тетрациклина, способствующий росту грибов рода Candida, курение. Для излечения достаточно тщательно соблюдать гигиену полости рта и регулярно очищать язык мягкой зубной щеткой. Для уменьшения гиперплазии нитевидных сосочков местно применяют кератолитики - трихлоруксусную кислоту, мочевину или подофиллин.
Волосатая лейкоплакия рта . Наблюдается приблизительно у 25% больных СПИДом, но в основном у взрослых. Она проявляется утолщением белого цвета и усилением нормальных вертикальных складок на боковой поверхности языка. Несмотря на белую окраску и неравномерное утолщение, слизистая остается мягкой. Иногда изменения распространяются на нижнюю поверхность языка, дно полости рта, нёбные дужки и глотку. Возбудитель волосатой лейкоплакии - вирус Эпштейна-Барр, который обнаруживается в верхнем слое эпителия измененной слизистой. Злокачественному перерождению волосатая лейкоплакия не подвержена. Наиболее часто это заболевание слизистой оболочки наблюдается у больных с ВИЧ-инфекцией, но встречается и при других иммунодефицитных состояниях, например у реципиентов органов или у получающих цитостатики больных лейкозом. Неприятных ощущений волосатая лейкоплакия, как правило, не вызывает и лечения не требует. Однако противовирусные средства, например ацикловир, и аппликация 0,1% раствора ретиноевой кислоты ускоряют ее разрешение.
Гингивит Венсана (острый язвенно-некротический гингивит, фузоспирохетозный гингивит, окопный стоматит). Заболевание проявляется глубокими изъязвлениями с изъеденными краями с серовато-белым фибринозным налетом, некрозом, кровоточивостью межзубных сосочков. Изъязвления могут распространяться на слизистую щек, губ и языка, нёбные миндалины, глотку и сопровождаются зубной болью, неприятным вкусом во рту, субфебрильной температурой, увеличением регионарных лимфоузлов. Это заболевание слизистой оболочки наиболее часто встречается у детей старше 10 лет и молодых людей до 30 лет, особенно при несоблюдении гигиены полости рта, цинге, пеллагре. Предположительно, его возбудители - синергичная ассоциация спирохеты Borrelia vincenti и фузобактерии Fusobacterium nucleatum.
Нома представляет собой наиболее тяжелую форму фузоспириллезного гангренозного стоматита. Она возникает в основном у истощенных детей 2-5 лет после инфекций (корь, скарлатина) или на фоне туберкулеза, злокачественных новообразований, иммунодефицитных состояний, проявляется болезненной плотной красной папулой на десне с последующим некрозом и отторжением мягких тканей рта и носа. Заболевание слизистой оболочки может распространяться на голову, шею, плечи или локализоваться в промежности и на вульве. Нома новорожденных - гангренозное поражение губ, носа и рта или области заднего прохода, которое развивается на первом месяце жизни, обычно у детей с массой при рождении ниже соответствующей гестационному возрасту, недоношенных, истощенных, тяжело больных. В частности, она может осложнять сепсис, вызванный Pseudomonas aeruginosa. Лечение состоит в усиленном питании, экономном иссечении некротизированных тканей, эмпирической антибактериальной терапии препаратами широкого спектра действия, в частности пенициллинами и метронидазолом. При номе новорожденных используют антибактериальные препараты, активные в отношении Pseudomonas aeruginosa.
Статью подготовил и отредактировал: врач-хирургСтоматоскопия применяется для детального обследования отдельных участков слизистой оболочки с целью дифференциальной диагностики элементов поражения, изучения дна эрозии, язвы, поверхности веррукозных разрастаний, папул, бляшек и т. д. Эффективность диагностики повышается при окрашивании слизистой, например, раствором Люголя (2%) или толуидинового голубого (1%).
Фотостоматоскопия предусматривает фотографирование очагов поражения при помощи специальных устройств.
Витальное окрашивание. Одним из таких методов является окрашивание измененной в цвете поверхности зуба 2% водным раствором метиленового синего. На поверхность зуба после тщательной очистки его от налета (можно применять 3% раствор перекиси водорода), высушивания и изоляции от слюны, наносится тампон с 2% водным раствором метиленового синего. Через 2-3 минуты тампон удаляется, а избыток краски снимается, полость рта прополаскивается водой. Неповрежденная эмаль не окрашивается, а участок деминерализации изменяет цвет в зависимости от степени поражения. Для оценки интенсивности окраски зубных тканей используется стандартная шкала, предусматривающая различные оттенки синего цвета от 10 до 100%. Шкала выпускается полиграфической промышленностью.
Проба Шиллера-Писарева предполагает смазывание слизистой оболочки 2% водным раствором Люголя. В норме наблюдается темно-коричневое окрашивание губ, щек, переходной складки, подъязычной области. Остальные участки йод негативны, поскольку покрыты ороговевающим эпителием. Пара- и гиперкератоз эпителия, в норме неороговевающего, также обусловливает негативную реакцию.
Проба с гематоксилином заключается в различной степени окрашивания слизистой оболочки в зависимости от ее состояния. Нормальные клетки эпителия приобретают бледнофиолетовый цвет, атипичные становятся темнофиолетовыми. Участки гиперкератоза краситель не поглощают, а потому не изменяют своего вида. Наиболее высокая интенсивность окраски характерна для раковых клеток вследствие гиперхромности ядер.
Проба с толуидиновым голубым производится аналогичным образом: нормальные клетки эпителия после обработки слизистой 1% раствором выглядят голубыми, атипичные становятся темносиними.
Люминесцентные методы предусматривают использование эффекта флюоресценции - вторичного свечения тканей при воздействии ультрафиолетовых лучей (Вуда).
Здоровая слизистая дает бледное синеватофиолетовое свечение; кератоз имеет тусклый желтый оттенок; голубоватофиолетовое свечение характерно для гиперкератоза; синюшнофиолетовое - для воспаления; темнокоричневыми выглядят эрозии и язвы. Белоснежным свечением отличается пятно при красной волчанке.
Люминесцентное исследование широко используется при диагностике гиперкератозов, поскольку обладает высокой степенью надежности. Следует помнить, что многие лекарственные препараты для местного применения также обладают способностью давать свечение в лучах Вуда, что может обеспечить ложную информацию.
Цитологические методы исследования находят широкое применение в диагностике заболеваний слизистой оболочки. Забор материала может производиться различными путями. Проба Ясиновского , изучающая миграцию лейкоцитов, предполагает серию последовательных смывов с последующим подсчетом живых и погибших клеток крови - лейкоцитов. Мазок выполняется чаще со слизистой задних отделов полости, позволяет оценить микрофлору зева и других участков. С поверхности очага поражения, в том числе со дна язвы, цитологический материал забирается при помощи мазков отпечатков .
При необходимости исследования более глубоких слоев может производиться соскоб . Пункция позволяет изучить клетки, полученные из глубоких участков полостных очагов поражения.
Лабораторные исследования требуют специальной подготовки цитологического материала (фиксации, окраски) и последующего изучения с использованием техники: от обычных оптических устройств до сложнейших электронных микроскопов.
Гистологические исследования по своим методам стоят близко к цитологическим. Забор тканей производится путем биопсии, расширенной биопсии. Препараты получают методом тонких и ультратонких срезов после фиксации с последующим окрашиванием элементов строения клеток. Изучение препаратов методами микроскопии является достоверным источником данных о морфологических изменениях слизистой оболочки.
Гистохимические пробы с материалом биопсии основаны на способности различных структурных элементов клеток, ферментных систем, продуктов обмена веществ реагировать на те или иные красители. Эта способность легла в основу выявления активности ферментов (например, щелочной фосфатазы), нуклеиновых кислот (РНК, ДНК), минеральных веществ (кальция) и т. д.
Бактериологические методы исследования предполагают анализ микробной и грибковой флоры, полученной с участка поражения. Чаще всего для забора материала используется метод мазков отпечатков, однако могут применяться соскоб, мазок и другой способ. После фиксации и окрашивания производят бактериоскопию, т. е. визуально идентифицируют микрофлору по характерной цветовой картине. Возможны также исследования активности роста бактерий, их чувствительности к лекарственным препаратам. Заражение животных в эксперименте используется при изучении патогенной активности, контагиозности и других свойств микроорганизмов.
Вирусологические исследования основаны на серологических реакциях, свойствах зараженных клеток к агглютинации, способности к флюоресценции (реакция иммунофлюоресценции), возможности заражения куриных эмбрионов.
Обнаружение элементов поражения на слизистой оболочке ротовой полости нередко требует общего обследования больного. В связи с этим наиболее часто назначается клиническое исследование крови (развернутая формула, содержание сахара), мочи . Диагностическую информацию можно получить путем биохимических исследований крови (насыщенность витаминами, характеристика минеральных компонентов и пр. ), слюны (ферментная активность лизоцима, содержание кальция, фосфора ).
Аллергологические исследования проводятся при нарушении иммунного статуса (аппликационные пробы in vivo, подсчет клеток крови, тесты со стандартным набором аллергенов ). Провокационные и парентеральные пробы исключают из арсенала методов обследования, поскольку они отличаются потенциальным риском развития осложнений.
Обязательная оценка индивидуальной реакции пациента на препарат должна производиться при первичном использовании медикаментов (чаще всего анестетиков), особенно для парентерального введения. Проба на чувствительность ставится также при наличии в анамнезе у больного аллергических реакций на другие медикаменты. Кроме того, при появлении субъективных ощущений или объективных изменений со стороны СОПР у носителей протезов определяется уровень металлов в крови, электротоки в полости рта, реакция на компоненты пластмассы и других материалов.
В настоящее время для оказания квалифицированной стоматологической помощи врачам необходимы знания в сопряженных областях медицины. В первую очередь, это касается области неврологии.
Стоматологу следует помнить о симптомах аллодинии и гипералгезии , встречающихся при многих стоматологических заболеваниях.
При аллодинии болевые ощущения возникают в условиях нанесения неноцицептивных раздражений, т. е. тех, которые в естественных условиях не способны вызвать ощущения боли.
При гипералгезии болевые ощущения усиливаются в условиях нанесения ноцицептивных раздражений. Возникает иррадиация боли, синестезии (когда раздражения ощущаются не только в месте их нанесения, но и в других областях), полиестезии (когда возникает представление о нескольких раздражениях, хотя фактически наносилось одно) и т. д.
Термин <ноцицептор> введен Ч. Шеррингтоном для обозначения рецепторов, реагирующих исключительно на повреждающие стимулы. Пульпа зуба чрезвычайно богата такими рецепторами. Многообразие проявлений боли при действии повреждающих стимулов является одной из причин их обозначения как <ноцицептивные>, а не болевые. Простейший ответ на ноцицептивный стимул осуществляется рефлекторно. При определенном соотношении силы повреждающего раздражителя (например, воспалительного процесса в полости рта) и возбудимости ноцицептивной системы, сенсорные сигналы, поступающие в мозг, приводят к формированию болевых ощущений.
В процессе первоначального осмотра больного в стоматологическом кабинете внимательный наружный осмотр может дать врачу очень многое. Ряд патологических явлений, к примеру, контрактуры, атрофии мышц лица, заметны уже при наружном осмотре и должны быть зарегистрированы в амбулаторной карте (с юридической точки зрения это важно, например, для избежания конфликтной ситуации в случае неудовлетворенности пациентов оказанным врачебным приемом).
При специальном неврологическом исследовании, в первую очередь, необходимо обратить внимание на форму и величину зрачков . Деформация зрачков заслуживает особого внимания в смысле подозрения на органическое поражение нервной системы. При исследовании зрачков необходимо оценить движение глазных яблок, особенно наличие нистагма (подергиваний глазных яблок). Наружный осмотр мимической мускулатуры недостаточен. Желательно попросить пациента наморщить лоб, нос, широко открыть рот, показать зубы. При параличе лицевого нерва наблюдаются тикообразные подергивания пораженных лицевых мышц , изменение ширины глазной щели, повышение механической возбудимости мышц. После периферического паралича язычной мускулатуры отмечаются фибриллярные подергивания с атрофией языка (это может быть симптомом сирингобульбии или амиотрофического бокового склероза). Двусторонний парез языка вызывает расстройство речи типа дизартрии. Дефекты артикуляции, скандированная речь выявляются в процессе беседы и опроса больного.
Изложенный объем краткого неврологического обследования требует мало времени и несложен. Соблюдение плана обследования поможет врачустоматологу квалифицированно оказать помощь пациенту с интактной или пораженной нервной системой.
| Методика чтения внутриротовых рентгенограмм |
| I Оценка качества рентгенограммы: контрасность, резкость, проекционные искажения - удлинение, укорочение зуба, полнота охвата исследуемой области. II Определение объема исследования: какая челюсть, группа зубов. III Анализ тени зуба: 1. Состояние коронки (наличие кариозной полости, пломбы, дефекта пломбы, соотношение дна кариозной полости к полости зуба); 2. Характеристика полости зуба (наличие пломбировочного материала, дентиклей); 3. Состояние корней (количество, форма, величина, контуры); 4. Характеристика корневых каналов (ширина, напрваление, степень пломбирования); 5. Оценка периодонтальной щели (равномерность, ширина), состояние компактной пластинки лунки (сохранена, разрушена, истончена, утолщена). IV Оценка окружающей костной ткани: 1. Состояние межзубных перегородок (форма, высота, состояние замыкательной компактной пластинки); 2. Наличие перестройки внутрикостной структуры, анализ патологической тени (участка деструкции или остеосклероза), включает в себя определение локализации, формы, размеров, характера контуров, интенсивности, структуры. |
| Метод диагностики в стоматологии: профилометрия |
| Группа учёных университета Торонто во главе с Андреасом Манделисом (Andreas Mandelis) использовала для своих экспериментов самый обычный полупроводниковый инфракрасный лазер с длиной волны менее 1 микрометра. Обследуемый зуб нагревается лучом лазера и начинает сам излучать свет в инфракрасном диапазоне, что позволяет получать с помощью компьютера снимки внутренней структуры зуба на глубину до 5 мм. Метод, получивший название «профилометрия», предусматривает также возможность изменения интенсивности лазерного луча. При пульсации с высокой частотой (около 700 герц) метод оптимален для выявления поверхностных трещин в эмали зуба, в то время как более низкие частоты – менее 10 герц – позволяют эффективно обнаруживать полости внутри зубной ткани. Как полагают исследователи, их разработка вскоре найдёт широкое применение в клинической практике для ранней диагностики кариеса. |
Начало формы
| От чего возникает боль? | От кислого, сладкого, холодного, горячего (может не быть) | |
| От всего | ||
| От холодного, горячего | ||
| При постукивании по зубу | ||
| Боли нет | ||
| Болит ли зуб без раздражения? | Нет, никогда | |
| да, особенно ночью | ||
| да/нет, иногда болит ночью | ||
| Да, болит постоянно | ||
| Нет, если регулярно полоскать | ||
| Сильно ли болит в момент раздражения? | Так себе | |
| Очень сильно, приступами | ||
| Не очень, но от горячего довольно неприятно | ||
| Сильная | ||
| Может и не болеть | ||
| Долго ли продолжается боль? | Несколько секунд | |
| "Целый день и ночь хожу по потолку" | ||
| То болит, то не болит | ||
| Болит часами | ||
| Не очень, но периодически вспоминаю | ||
| Где болит? | Конкретный зуб | |
| Не могу сказать точно, но болит вся челюсть и даже противоположные зубы | ||
| Конкретный зуб, и мне кажется, что он "вырос" | ||
| Какая боль? | ноющая, тупая | |
| Как иголку воткнули | ||
| Тупая боль | ||
| Острая боль, пульсирующая | ||
| Практически никакой | ||
| Когда болит или усиливается боль? | Только в момент раздражения | |
| Усиливается ночью | ||
| Не зависит от времени суток | ||
| Что изменилось в моем лице? | Ничего | |
| Есть отек мягких тканей со стороны больного зуба | ||
| Возможно небольшой отек мягких тканей со стороны больного зуба | ||
| Есть ли изменения на десне? | Нет | |
| Десна покраснела и отекла в области больного зуба | ||
| Небольшое покраснение десны, в области корня больного зуба на десне возможен свищ (небольшой белый пузырек из которого периодически вытекает гной) | ||
| Чем отличается мой зуб от соседних здоровых? | Бурое пятно, дефект эмали, "дырка", пигментация вокруг пломбы | |
| Бурое пятно, дефект эмали, "дырка", пигментация вокруг пломбы. Возможно, недавно ставили пломбу и зуб заболел. | ||
| Дефект эмали, "дырка", пигментация вокруг пломбы. Возможно недавно ставили пломбу и зуб заболел. | ||
| Большая полость или пломба. Не исключено, что раньше зуб "депульпировали" (ковырялись в нем иголочками) | ||
| Большая полость или пломба. Цвет зуба может быть изменен. Не исключено, что раньше зуб "депульпировали" (ковырялись в нем иголочками) | ||
| Качается ли зуб? | Нет | |
| Да | ||
| Больно ли на него кусать? | Нет | |
| Возможно немного | ||
| Так больно, что страшно подумать | ||
Методы исследования СОПР
Исследование полости рта проводят с целью определения состояния слизистой оболочки, языка, зубов, слюнных желез, изменения которых могут свидетельствовать как о местной патологии, так и о заболеваниях других органов и систем.
Опрос позволяет выявить жалобы на боль во рту при разговоре, приеме пищи, глотании, что нередко бывает связано с патологией тройничного, языкоглоточного или верхнегортанного нервов, крылонебного узла, языка, с наличием афт, эрозий, язв на слизистой оболочке. Возможно нарушение дикции, обусловленное дефектами слизистой оболочки, расщелиной неба, макроглоссией, погрешностями в изготовлении зубных протезов. Сухость полости рта (ксеростомия) может указывать на нарушения функции слюнных желез. Неприятный запах изо рта характерен для язвенно-некротического гингивита, пародонтита, периодонтита. Жалобы на жжение, парестезии, изменение вкусовых ощущений наблюдаются при стомалгии, глоссалгии. Чувство оскомины может появляться в связи с патологией, вызванной профессиональными вредностями - кислотным некрозом, пришеечным некрозом твердых тканей.
При осмотре обращают внимание на цвет, блеск, рельеф слизистой оболочки, наличие в ней афт, эрозий, язв, свищей. Розовая в норме слизистая оболочка приобретает ярко-красный цвет при острых инфекционных процессах, заболеваниях крови, а также у курильщиков, бледное или синюшное ее окрашивание является признаком ряда заболеваний сердечно-сосудистой системы, желтый оттенок нередко связан с патологией печени.
Потеря блеска слизистой оболочки и появление белесых пятен наблюдаются при гиперкератозах, например лейкоплакии. О наличии отечности слизистой оболочки, которая может отмечаться как при патологии самой Р. п., так и быть симптомом других заболеваний, судят по отпечаткам зубов, которые чаще определяются на боковой поверхности языка или по линии смыкания зубов. С целью выявления скрытого отека под эпителий слизистой оболочки вводят 0,2 мл изотонического раствора хлорида натрия (волдырная проба). Образующийся пузырек в норме рассасывается через 50-60 мин ; при отеке время рассасывания увеличивается.
Для выявления заболеваний слизистой оболочки, особенно тех, которые сопровождаются повышенным ороговением, осмотр Р. п. проводят в лучах лампы Вуда (люминесцентная диагностика).
В целях установления причин ряда поражений слизистой оболочки необходимо дополнительное обследование, включающее постановку аллергических проб с бактериальными и небактериальными антигенами, цитологическое (для диагностики пузырчатки, вирусных инфекций, рака, предраковых заболеваний), бактериологическое (для выявления грибковых поражений и при язвенно-некротических процессах), иммунологическое (при подозрении на сифилис - реакция Вассермана, на бруцеллез - реакция Райта и др.) исследования. Всем больным с патологией слизистой оболочки рта проводят клинический анализ крови.
Патология полости рта включает пороки развития, повреждения, заболевания, опухоли. К ней относят патологию зубов , слюнных желез , челюстей , языка , губ, неба и слизистой оболочки ротовой полости.
Пороки развития . Значительное место среди пороков развития занимают врожденные расщелины губ, обусловленные как наследственными факторами, так и нарушениями внутриутробного развития. Образование расщелины может быть связано с нарушениями срастания нижнечелюстных отростков (срединная расщелина нижней губы), верхнечелюстных и срединного носового отростков (так называемая заячья губа). Величина расщелин колеблется от незначительной выемки в области красной каймы до полного сообщения ее с отверстием носа. Когда расщепление тканей ограничивается мышечным слоем, возникает скрытая расщелина в виде западения кожи или слизистой оболочки. Расщелины верхней губы могут быть односторонними и двусторонними; примерно в половине случаев они сочетаются с расщелинами альвеолярного отростка верхней челюсти и неба. Полные расщелины сопровождаются затруднением сосания, а также нарушениями дыхания (частое, поверхностное), что нередко приводит к пневмонии.
Возможны отсутствие губ (ахейлия), срастание губ в боковых отделах (синхейлия), укорочение средней части верхней губы (брахихейлия), утолщение и укорочение уздечки, ограничивающее подвижность верхней губы. Гипертрофия слизистых желез и клетчатки приводит к образованию складки слизистой оболочки (так называемая двойная губа). Лечение при пороках развития губ оперативное. При расщелинах и других дефектах тканей применяют различные виды пластических операций с использованием местных тканей, свободной пересадки кожи, филатовского стебля и др. Операции проводят в первые трое суток после рождения или на третьем месяце жизни ребенка (после иммунологической перестройки организма). При деформации уздечки ее иссекают, при двойной губе удаляют избыточную ткань.
Наиболее частыми пороками развития неба являются врожденные расщелины (так называемая волчья пасть), часто сочетающиеся с расщелинами губ. Они могут быть сквозными (проходят через альвеолярный отросток верхней челюсти, твердое и мягкое небо) и несквозными, при которых альвеолярный отросток имеет нормальное строение. Сквозные расщелины неба могут быть односторонними и двусторонними; несквозные расщелины - полными (проходит через все твердое и мягкое небо) и частичными (затрагивает лишь часть твердого и мягкое небо). Встречаются скрытые расщелины, при которых дефект неба прикрыт неизмененной слизистой оболочкой. Расщелины неба, особенно сквозные, резко нарушают у новорожденных функцию дыхания и сосания (при сосании молоко попадает в носовые ходы, в результате чего происходит его аспирация). С возрастом развиваются нарушения речи, появляется гнусавость, изменяется форма отдельных частей лица. Лечение расщелин неба оперативное, однако, в отличие от расщелин губ, его следует проводить в возрасте 4-7 лет. До этого возраста для обеспечения нормального дыхания и питания используют обтураторы - специальные приспособления, разобщающие полость рта и носа.
Встречаются также узкое высокое небо, при котором проводят ортодонтическое или (при неэффективности) оперативное лечение; недоразвитие мягкого неба, требующее пластической операции.
Повреждения . Возможны повреждения как слизистой оболочки полости рта, так и глубжележащих тканей. Изолированные повреждения слизистой оболочки чаще связаны с механической, термической или химической травмой. Длительное травмирование ее может привести к образованию эрозий, изъязвлений, развитию предраковых заболеваний и рака. Повреждения губ возникают в результате ударов, ранений. Раны (ушибленные, резаные, огнестрельные) могут быть поверхностными, глубокими, сквозными, рваными, с дефектом и без дефекта тканей. Они сопровождаются быстрым развитием отека, значительным кровотечением. Характерное зияние раны часто создает впечатление большей, чем в действительности, величины дефекта. Повреждения неба могут возникать при его травмировании острым предметом, в результате огнестрельных ранений. Последние обычно сопровождаются одновременным повреждением полости носа, верхнечелюстной пазухи, верхней челюсти.
Развивающиеся в полости рта заболевания, часто приносят дискомфорт заболевшему человеку и мешают его полноценной жизни. Они появляются в любом возрасте, но чаще у ослабленных людей. Болезни, возникшие во рту, могут быть вирусными и инфекционными, не опасными для здоровья и предраковыми, но все они требуют качественной диагностики и лечения.
Виды заболеваний полости рта с фото
При попадании инфекции в ротовую полость, в первую очередь, страдает слизистая оболочка. Она воспаляется, истончается и становится рассадником для инфекций. Болезнь может охватывать язык, десна, внутреннюю поверхность щек и миндалины. Все заболевания полости рта условно называют стоматитами, но стоматит - не единственный недуг поражающий слизистую оболочку рта.
Разберем самые распространенные заболевания во рту и слизистой, их симптомы и причины. Общую классификацию и статистику заболеваний ротовой полости у взрослых можно посмотреть на фото с названиями болезней:


Стоматит и молочница
Стоматит - воспалительная реакция в слизистой оболочке ротовой полости. Ему подвержены люди со сниженным иммунитетом и истонченной слизистой оболочкой (грудные дети и пожилые люди).
Стоматит вызывает дискомфорт у больного, может сигнализировать о наличии патологического процесса в организме и быть предвестником онкологии. Существует много разновидностей этого заболевания. Более подробно о видах стоматита, возможных причинах возникновения болезни и симптоматикой можно узнать из таблицы.
| Виды стоматита | Симптомы | Причины болезни |
| Инфекционный | Разнообразные высыпания, переходящие в язвы | Возникает на фоне течения основного инфекционного заболевания |
| Травматический | Начинается с ранки и ее покраснения, переходит в высыпания и язвы | Возникает после повреждения слизистой оболочки (царапины, ожоги горячей пищей или напитками) |
| Бактериальный | Желтоватая корка на губах, налет и пузырьки с гноем во рту | Попадание микробов и грязи на слизистую |
| Грибковый (кандидоз, молочница) | Плотный творожистый белый налет покрывающий ротовую полость | Низкий иммунитет, длительный прием антибиотиков, заражение от матери к ребенку во время родов |
| Аллергический | Отечность и сухость слизистой, жжение и зуд, яркие пятна белого или красного цвета | Индивидуальная реакция на продукты питания, медикаменты и средства гигиены |
| Герпетический | Пузырчатые высыпания внутри и на губах переходящие в язвы. Повышение температуры тела, возможна рвота и диарея | Заражение вирусом герпеса передающегося воздушно-капельным путем |
| Афтозный | Мелкие круглые или овальные высыпания, покрытые серо-желтым налетом с красной каймой (рекомендуем прочитать: почему на языке желтый налет и что это может быть?). Могут быть единичные и множественные | Встречается чаще у взрослых в условиях сниженного иммунитета и авитаминоза |
| Никотиновый | Начинается с раздражения мягкого или твердого неба, переходит в уплотнение неба, появляются множественные язвы. | Возникает у курильщиков из-за раздражающего действия табачного дыма на слизистую. Может переходить в раковые заболевания |
Глоссит или воспаление языка
Язык называют зеркалом здоровья человека, ведь по его состоянию можно определить наличие заболеваний в организме. Поражение языка воспалительного характера в медицине называют глосситом, он может быть острым или хроническим.
По причинам возникновения болезни, глоссит разделяют на первичный (самостоятельное заболевание) и вторичный (присоединяется на фоне других болезней). По форме поражения, глоссит может быть глубоким и поверхностным. Глоссит часто появляется при стоматите.
Общие симптомы глоссита:

При хронической форме могут появляться папилломы и бородавки. Виды глоссита, его признаки и причины описаны в таблице. Посмотреть какие бывают высыпания и язвы можно на фото.
| Виды | Признаки | Причины |
| Десквамативный | Неравномерное слущивание эпителия (светлые пятна) в виде географического рисунка | Вирусные и инфекционные заболевания, болезни желудочно-кишечного тракта |
| Гунтеровский | Лаковая поверхность и ярко-красный цвет языка | Недостаток витаминов и фолиевой кислоты |
| Катаральный | Поверхностное воспаление и повышенная чувствительность языка в начальной стадии | Стоматит, прорезывание зубов у детей |
| Кандидозный | Творожистый налет с коричневыми вкраплениями, опухание и жжение, неприятный запах | Дрожжевой грибок, молочница |
| Афтозный | Язвенные поражения в виде афт (гнойные прыщики с красной каймой) | Афтозный стоматит |
| Аллергический | Отек, зуд и жжение | Индивидуальная реакция на продукты питания или средства гигиены |
| Атрофический | Отмирание сосочков и мышц языка, сниженная чувствительность | Недостаток витаминов А и Е, инфекции |
| Ромбовидный | Патология прикорневой части языка в виде ромба, не вызывает боли и дискомфорта | Аномальное развитие, заболевания желудочно-кишечного тракта, имеет хроническое течение |
| Складчатый | Появление разнонаправленных полос и складок | Аномальное развитие языка |
| Интерстециальный | Повышенная плотность и ограниченная подвижность языка | Сифилис |
Вирус герпеса
Всем известные «простудные высыпания» на губах могут появиться и в ротовой полости. Причина таких высыпаний - заражение вирусом герпеса, который может протекать в острой и хронической форме.
Наиболее распространенный вид герпетических высыпаний в ротовой полости - острый герпетический стоматит. Характеризуется быстрым распространением и резким развитием симптомов. Чаще передается воздушно-капельным путем, но встречаются случаи заражения через кровь и от матери к ребенку при родах.
В начальной стадии герпесная инфекция проявляет себя болезненностью, жжением и отечностью слизистой оболочки. Легкая форма заболевания не проявляет себя яркими симптомами. Тяжелая форма острого герпетического стоматита проявляет себя выраженными симптомами:

Главными симптомоми заболевания являются высыпания в виде пузырьков с желтовато-белым налетом, при разрыве которых образуются язвы. Высыпания могут поражать язык, десна, щеки и даже миндалины.
Герпетический стоматит не является опасным заболеванием, но приносит огромный дискомфорт заболевшему. При правильном и своевременном лечении, прогноз к выздоровлению благоприятный.
Гингивит или гингивостоматит
Когда речь идет о воспалительном процессе локализованном преимущественно на деснах, без затрагивания зубодесневого соединения, может быть диагностирован гингивит. При поражении десен и появлении язв на внутренней поверхности щек, диагностируют гингивостоматит (чаще им страдают дети).


Гингвит часто является следствием плохого ухода за зубами, возникает преимущественно у мужчин и зависит от образа жизни и общего состояния организма. При отсутствии полноценного лечения болезнь прогрессирует и переходит в периодонтит, что грозит потерей зуба.
При пренебрежительном уходе за зубами и полостью рта, происходит скапливание микроорганизмов, в результате этого обрузуются зубные бляшки и начинается воспалительный процесс. Гингивит бывает острый, хронический и рецидивирующий. Различают несколько видов гингивита:
- Язвенный - начальная острая форма. Характеризуется отечностью десен их покраснением и появлением постороннего запаха изо рта.
- Катаральный. Появляется выраженный отек, боль в деснах и их незначительная кровоточивость. Десневые карманы при этой форме не затронуты.
- Гипертрофический - запущенная стадия болезни. На этой стадии десна и десневые сосочки уплотняются и увеличиваются, десневой карман краснеет. Встречаются две формы гипертрофического гингивита - отечный, характеризуется отечными, гладко-красными, кровоточащими деснами, и фиброзный - при этой форме десна очень плотная, боль и кровотечение отсутствуют (не поддается медикаментозной терапии, применяют хирургическое лечение).
Другие разновидности болезней
Встречаются и менее распространенные болезни оболочки рта, такие как хейлит, лейкоплакия, ксеростомия, плоский красный лишай, глоссалгия (подробнее в статье: красные десны и другие заболевания полости рта). Некоторые из них диагностируются только опытными врачами.

Диагностика и симптомы
При появлении любых неприятных симптомов заболеваний рта следует обращаться к стоматологу. Опытному врачу будет несложно провести диагностику заболевания при осмотре слизистой оболочки полости рта. Этого может быть достаточно для установления правильного диагноза.
В ряде случаев могут назначить обследования:
- соскоб с места поражения для исследования под микроскопом;
- бактериальный посев для определения чувствительности грибка к препарату;
- аллергопробы;
- общее обследования организма для выявления системного заболевания.
Когда стоит обращаться к стоматологу? При обнаружении в ротовой полости любых общих симптомов заболеваний слизистой оболочки и рта:
- боль, отек и жжение;
- изменение цвета слизистой или появление пятен на ней;
- повышенная либо пониженная работа слюнных желез;
- появление любых высыпаний, язвенных поражений и ран.
Лечение заболеваний ротовой полости у взрослых
По причине большого разнообразия болезней, единой схемы лечения не существует. В первую очередь выявляют и лечат причину болезни и сопутствующие заболевания. Схема лечения составляется индивидуально для каждого пациента.
Лечение назначается комплексное и включает в себя препараты для внутреннего и местного применения. Выздоровление может быть длительным.
Медикаменты

Народные средства
- Традиционное лечение эффективно дополняют народными средствами. Для этих целей применяют отвары трав, содовые полоскания и аппликации с натуральными маслами.
- Масло шиповника, облепихи или зверобоя - используют в виде аппликаций к пораженным участкам. Эффективно заживляют раны и повреждения. Марлевым тампоном пропитанным маслом удаляют налет при молочнице.
- Цветки календулы и ромашки, кору дуба, лист эвкалипта применяют в виде отваров для полоскания. Имеют антибактериальное и ранозаживляющее действие.
- Слабый раствор соды используют для лечения кандидоза полости рта. Можно применять для полоскания и как средство для удаления налета во рту.
Профилактика болезней ротовой полости
Обращайтесь к стоматологу не только при появлении симптомов заболевания, но и два раза в год для профилактического осмотра. Для профилактики болезней во рту, необходимо знать основные факторы влияющие на их появление и попытаться их устранить:





