Топография щитовидной и паращитовидной желез. Субтотальная субкапсулярная струмэктомия по Николаеву
 является одним из элементов эндокринной системы. Основная функция - регуляция обменных процессов, которая осуществляется посредством синтеза тиреоидных гормонов - тироксина, трийодтиронина, кальцитонина.
является одним из элементов эндокринной системы. Основная функция - регуляция обменных процессов, которая осуществляется посредством синтеза тиреоидных гормонов - тироксина, трийодтиронина, кальцитонина.
Топография щитовидной железы
Располагается на передней поверхности шеи, в т.н. переднем шейном треугольнике. Вершиной этого треугольника служит яремная вырезка. Основанием, обращенным к верху, является край нижней челюсти, а боковыми сторонами - наружные края грудино-ключично-сосцевидных шейных мышц. Спереди щитовидная железа прикрыта кожей и шейными фасциями. Снизу она граничит со щитовидным хрящом гортани (этим и обусловлено ее название), а сзади она соприкасается с верхней частью трахеи, к которой железа фиксирована посредством соединительной ткани. Этот непарный орган имеет вид бабочки. Сходство обусловлено структурой железы, которая состоит из пары долей, левой и правой. Эти доли соединены между собой перешейком. В норме длина каждой доли не превышает 4 см., ширина - 2 см., а толщина - 1,5 см. Как правило, размеры правой доли несколько больше, чем левой. У некоторых индивидуумов может присутствовать добавочная или пирамидная доля. По задней поверхности железы, у ее верхних и нижних краев, называемых полюсами, располагаются 4 паращитовидные железы. Обычно масса железы у взрослых людей в норме не превышает 25г. Объем примерно такой же, у женщин - несколько меньше. Хотя у женщин допускаются незначительные колебания объема в зависимости от фазы менструального цикла.
Структура щитовидной железы
Имеет темный или красноватый цвет и упругую консистенцию. Данный орган заключен в фиброзную капсулу, от которой внутрь органа отходят соединительнотканные перегородки или трабекулы. Этим обеспечивается дольчатое строение данного органа. Основной функциональной структурной единицей щитовидной железы является фолликул. Это микроскопическое округлое образование диаметром около 30 мкм. Снаружи фолликул окружен соединительной тканью, а изнутри выстлан эпителием из т.н. А-клеток. Заполнен фолликул белковым коллоидом, содержащим тиреоглобулин. Из коллоида А-клетками синтезируются гормоны - тироксин и трийодтиронин. А третий гормон, кальцитонин, синтезируется С-клетками, расположенными рядом с фолликулами. В-клетки в норме не встречаются, их появление - признак дисгормональных нарушений или опухолевых процессов.
Кровоснабжение и иннервация щитовидной железы
Доставка кислорода в ткани щитовидной железы осуществляется по парным верхним и нижним щитовидным артериям. Верхние артерии являются ветвями наружной сонной артерии, а нижние - щито-шейного ствола подключичной артерии. В толще железы артерии делятся на мелкие ветви, которые образуют густую сосудистую сеть. У некоторых лиц кровоснабжение перешейка может идти по непарной щитовидной артерии. Венозная кровь оттекает из железы по верхним, средним и нижним щитовидным венам. Вегетативная иннервация железы осуществляется волокнами блуждающего нерва и симпатического ствола.
Щитовидная железа (glandula thyroidea) - непарный орган, расположен в передней области шеи на уровне гортани и верхнего отдела трахеи. Железа состоит из двух долей - правой (lobus dexter) и левой (lobus sinister), соединенных узким перешейком. Щитовидная железа лежит довольно поверхностно. Спереди от железы, ниже подъязычной кости, находятся парные мышцы: грудино-щитовидная, грудино-подъязычная, лопаточно-подъязычная и лишь отчасти грудино-ключично-сосцевидная мышца, а также поверхностная и предтрахеальная пластинки шейной фасции.
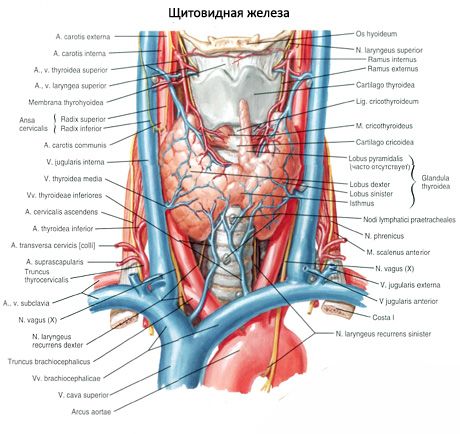

Задняя вогнутая поверхность железы охватывает спереди и с боков нижние отделы гортани и верхнюю часть трахеи. Перешеек щитовидной железы (isthmus glandulae thyroidei), соединяющий правую и левую доли, находится, как правило, на уровне II или III хряща трахеи. В редких случаях перешеек железы лежит на уровне I хряща трахеи или даже дуги перстневидного хряща. Иногда перешеек может отсутствовать, и тогда доли железы вообще не соединены друг с другом.
Верхние полюса правой и левой долей щитовидной железы располагаются несколько ниже верхнего края соответствующей пластинки щитовидного хряща гортани. Нижний полюс доли достигает уровня V-VI хряща трахеи. Заднебоковая поверхность каждой доли щитовидной железы соприкасается с гортанной частью глотки, началом пищевода и передней полуокружностью общей сонной артерии. К задней поверхности правой и левой долей щитовидной железы прилежат паращитовидные железы.
От перешейка или от одной из долей отходит кверху и располагается впереди щитовидного хряща пирамидальная доля (lobus pyramidalis), которая встречается примерно в 30 % случаев. Эта доля своей верхушкой иногда достигает тела подъязычной кости.
Поперечный размер щитовидной железы у взрослого человека достигает 50-60 мм. Продольный размер каждой доли составляет 50-80 мм. Вертикальный размер перешейка колеблется от 5 до 2,5 мм, а толщина его составляет 2-6 мм. Масса щитовидной железы у взрослых людей от 20 до 60 лет равна в среднем 16,3-18,5 г. После 50-55 лет происходит некоторое снижение объема и массы железы. Масса и объем щитовидной железы у женщин больше, чем у мужчин.
Снаружи щитовидная железа покрыта соединительнотканной оболочкой - фиброзной капсулой (capsula fibrosa), которая сращена с гортанью и трахеей. В связи с этим при движениях гортани происходит перемещение и щитовидной железы. Внутрь железы от капсулы отходят соединительнотканные перегородки - трабекулы, разделяющие ткань железы на дольки, которые состоят из фолликулов. Стенки фолликулов изнутри выстланы эпителиальными фолликулярными клетками кубической формы (тироциты), а внутри фолликулов находится густое вещество - коллоид. Коллоид содержит гормоны щитовидной железы, состоящие в основном из белков и йодсодержащих аминокислот.
Стенки каждого фолликула (их около 30 млн) образованы одним слоем тироцитов, расположенных на базальной мембране. Размеры фолликулов составляют 50-500 мкм. Форма тироцитов зависит от активности в них синтетических процессов. Чем активнее функциональное состояние тироцита, тем клетка выше. Тироциты имеют крупное ядро в центре, значительное число рибосом, хорошо развитый комплекс Гольджи, лизосомы, митохондрии и гранулы секрета в апикальной части. Апикальная поверхность тироцитов содержит микроворсинки, погруженные в коллоид, находящийся в полости фолликула.
Железистый фолликулярный эпителий щитовидной железы больше, чем другие ткани, обладает избирательной способностью к накоплению йода. В тканях щитовидной железы концентрация йода в 300 раз выше его содержания в плазме крови. Гормоны щитовидной железы (тироксин, трийодтиронин), являющиеся комплексными соединениями йодированных аминокислот с белком, могут накапливаться в коллоиде фолликулов и по мере необходимости выделяться в кровеносное русло и доставляться к органам и тканям.
Гормоны щитовидной железы
Гормоны щитовидной железы регулируют обмен веществ, увеличивают теплообмен, усиливают окислительные процессы и расходование белков, жиров и углеводов, способствуют выделению воды и калия из организма, регулируют процессы роста и развития, активируют деятельность надпочечников, половых и молочных желез, оказывают стимулирующее влияние на деятельность центральной нервной системы.
Между тироцитами на базальной мембране, а также между фолликулами располагаются парафолликулярные клетки, верхушки которых достигают просвета фолликула. Парафолликулярные клетки имеют крупное округлое ядро, большое число миофиламентов в цитоплазме, митохондрии, комплекс Гольджи, зернистую эндоплазматическую сеть. В этих клетках много гранул высокой электронной плотности диаметром около 0,15 мкм. Парафолликулярные клетки синтезируют тиреокальцитонин, являющийся антагонистом паратгормона - гормона паращитовидных желез. Тиреокальцитонин участвует в обмене кальция и фосфора, уменьшает содержание кальция в крови и задерживает выход кальция из костей.
Регуляция функции щитовидной железы обеспечивается нервной системой и тиротропным гормоном передней доли гипофиза.
Эмбриогенез щитовидной железы
Щитовидная железа развивается из эпителия передней кишки в виде непарного срединного выроста на уровне между I и II висцеральными дугами. До 4-й недели эмбрионального развития этот вырост имеет полость, в связи с чем получил название щитоязычного протока (ductus thyroglossalis). К концу 4-й недели этот проток атрофируется, а его начало остается только в виде более или менее глубокого слепого отверстия на границе корня и тела языка. Дистальный отдел протока делится на два зачатка будущих долей железы. Формирующиеся доли щитовидной железы смещаются каудально и занимают свое обычное положение. Сохранившийся дистальный отдел щитоязычного протока превращается в пирамидальную долю органа. Редуцирующиеся участки протока могут служить зачатками для образования добавочных щитовидных желез.

Сосуды и нервы щитовидной железы
К верхним полюсам правой и левой долей щитовидной железы подходят соответственно правая и левая верхние щитовидные артерии (ветви наружных сонных артерий), а к нижним полюсам этих долей - правая и левая нижние щитовидные артерии (из щитошейных стволов подключичных артерий). Ветви щитовидных артерий образуют в капсуле железы и внутри органа многочисленные анастомозы. Иногда к нижнему полюсу щитовидной железы подходит так называемая низшая щитовидная артерия, отходящая от плечеголовного ствола. Венозная кровь от щитовидной железы оттекает по верхним и средним щитовидным венам во внутреннюю яремную вену, по нижней щитовидной вене - в плечеголовную вену (или в нижний отдел внутренней яремной вены).
Лимфатические сосуды щитовидной железы впадают в щитовидные, предгортанные, пред- и паратрахеальные лимфатические узлы. Нервы щитовидной железы отходят от шейных узлов правого и левого симпатических стволов (преимущественно от среднего шейного узла, идут по ходу сосудов), а также от блуждающих нервов.
Возрастные особенности щитовидной железы
Размеры щитовидной железы у новорожденного значительно больше, чем у плода. В течение первого года жизни происходит некоторое уменьшение массы щитовидной железы, которая достигает 1,0-2,5 г. До периода полового созревания размеры и масса щитовидной железы постепенно возрастают (до 10-14 г). В период от 20 до 60 лет масса органа существенно не меняется, остается почти постоянной и равна в среднем 18 г. Некоторое уменьшение массы и размеров органа в связи с возрастной атрофией происходит в старческом возрасте, однако функция щитовидной железы в старости нередко остается ненарушенной.
(лат. Glandula thyroidea) — непарный орган эндокринной системы, состоящей из двух долей, перешейка и рудиментарной пирамидальной судьбы. Расположенный на передней поверхности шеи, впереди трахеи, и является периферийным гипофиз-зависимым органом эндокринной системы, который регулирует основной обмен и обеспечивает кальциевый гомеостаз крови.
Украинская название щитовидной железы является калькой ее латинского названия — «glandula thyroidea», которая буквально значит «железа в форме щита-туреоса».
Анатомия
Щитовидная железа имеет капсулу — фиброзную оболочку, которая формирует внутренний и внешний листы, между которыми находится жировая клетчатка, в которой проходят внеорганных сосуды, вены, и веточки обратных нервов. Внешний слой спереди сформирован претрахеальною пластинкой фасции шеи (лат. Lamina pretrachealis fasciae cervicalis), которая переходит в каротидная пластинку сзади и латерально. Впереди щитовидную железу покрывают грудино-щитовидный (лат. Sternothyroid) и подъязычно-щитообразный мышцы (лат. Sternohyoid), латерально — грудино-ключично-сосцеподибний мышца (лат. M.sternocleidomastoideus). На задней поверхности, щитовидная железа фиксирована к перстневидный хряща, колец трахеи и к нижнему констриктора глотки подвешивая связкой. Благодаря сочетанию с гортанью щитовидная железа поднимается и опускается при глотании, смещается в сторону при повороте головы. Иннервируется железа симпатичными, парасимпатическими и соматическими нервными ветвями. В железе немало интерорецепторов.
Кровоснабжение
Щитовидная железа хорошо снабжается кровью (она занимает первое место среди органов по количеству крови, протекающей за единицу времени на единицу массы). Осуществляется оно парными верхними и нижними щитовидными артериями. Как анатомический вариант, в 3-10% людей бывает нечетная артерия (лат. A.thyroidea ima), которая берет начало от дуги аорты или от плечеголовного ствола. Эта артерия подходит к перешейка щитовидной железы и отдает ветви к медиальных отделов правой и левой долей. Щитовидные артерии разветвляются между фасциальная и собственной капсулами железы, ложатся на поверхность ее частиц, проникающих внутрь паренхимы.
Венозный дренаж
Венозная сетка железы развита лучше, чем артериальная. Мелкие вены сливаются и образуют сетку крупных сосудов. Из них формируются парные верхние, средние и нижние щитовидные вены, которые впадают во внутренние яремные и плечеголовного вены. У нижнего края перешейка железы содержится нечетное венозное щитообразное сплетения, из которого кровь через нижние щитовидные вены отводится в плечеголовного вены.
Гистология
ЩЖ снаружи покрыта соединительнотканной капсулой, от которой внутрь органа отходят перегородки, которые делят ее на дольки. Строму частиц составляет рыхлая волокнистая соединительная ткань, в которой содержится густая сетка гемокапилляров синусоидного типа. Структурно-функциональная единица щитовидной железы — фолликул, полость которого заполнена плотной и вязкой, желтоватого цвета, массой — коллоидом, основным Компонет которого является тиреоглобулин. В коллоиде также мукополисахариды и нуклепротеиды — протеолитические ферменты, которые относятся к катепсин, и другие вещества. Производится коллоид эпителиальными клетками фолликулов и непрерывно поступает в их полость, где накапливается. Количество коллоида и его консистенция зависят от фазы секреторной деятельности и могут быть различными в разных фолликулах. Паренхиму частиц составляют эндокринные клетки (тиреоцитах) двух типов:
- фолликулярные — образуют фолликулы
- интерфоликулярни — образуют небольшие островки эпителия, лежащие между фолликулами. Эти клетки являются малодифференцированными и служат источником образования новых фолликулов щитовидной железы
Фолликул
Фолликулярные клетки является основной структурно-функциональной единицей щитовидной железы, имеет округлую форму, стенка которого образована следующими типами клеток:
- А-клетки — основной тип клеток. Это активные эпителиальные клетки, которые одним слоем лежат на базальной мембране. Форма клеток меняется в зависимости от функционального состояния щитовидной железы. В норме эти клетки кубической формы, при гипорфункции — они сплощуються, а при гиперфункции — удлиняются. Ядра по форме соответствуют клеткам — в кубических эпителиоцитах они сферические, в плоских и цилиндрических выглядят уплощенного эллипсоида. В цитоплазме тироцитов расположена хорошо развита гранулярная эндоплазматическая сеть, комплекс Гольджи, свободные рибосомы и полисомы. Апикальная поверхность клеток покрыта короткими микроворсинками, количество и высота которых зависит от функциональной активности железы. При гипофункции их количество уменьшается, при гиперфункции — увеличивается. Функция тироцитов заключается в синтезе, накоплении и выделении тиреоидных гормонов — трийодтиронина и тетрайодтиронина (тироксина) участвующих в метаболизме йода и синтезе тиреоидных гормонов;
- В-клетки — малодифференцированные (камбиальные) клетки — предшественники А-клеток.
С-клетки
Кроме фолликулярных клеток, в структуре щитовидной железы также парафолликулярными или С-клетки. С-клетки лежат одиночно между базальной мембраной и базальным полюсом тиреоцитив (парафолликулярными расположение), или между тироцита (интрафоликулярне расположения) и составляют примерно 10% всех клеток. Это клетки неправильной округлой или полигональной формы, цитоплазма которых содержит хорошо развитые гранулярную эндоплазматическая сеть и комплекс Гольджи, большое количество секреторных гранул. С-клетки продуцируют гормон кальцитонин, участвующий в регуляции кальциевого обмена.
Физиология
ЩЖ отвечает за секрецию следующих гормонов:
- йодированные — тироксин и трийодтиронин (секретируются эпителиальными клинтинамы)
- тиреокальцитонин — кальцитонин (секретируется парафолликулярными клетками (С-клетками)
Основные тиреоидные гормоны
Тироксин и трийодтиронин образуются благодаря поэтапному йодированию Тиреоглобулин, основной составляющей коллоида. Йодирования начинается с поступления йода в организм с пищей в виде органических соединений или в восстановленном состоянии. Во время пищеварения органический и химически чистый йод превращается в йодид, который очень легко всасывается в тонок кишечника в кровяное русло. Основная масса йодида концентрируется в щитовидной железы. Та его часть, что остается, выделяется с мочой, желудочным соком, слюной и желчью. Поглощен железой йодид окисляется в элементарный йод. Затем происходят связывание его в виде йодтирозинив и окислительная их конденсация в молекулы тироксина и трийодтиронина. Соотношение тироксина и трийодтиронина составляет 4: 1. Йодирования тиреоглобулина стимулируется особым ферментом — тиреойодпероксидазою. Вывод гормонов с фолликула в кровь происходит после гидролиза тиреоглобулина, который происходит под влиянием протеолитических ферментов — катепсин. При гидролизе тиреоглобулина освобождаются активные гормоны — тироксин и трийодтиронин, которые поступают в кровь. Оба гормона в крови находятся в соединении с белками глобулиновой фракции, а также с альбуминами плазмы крови. Тироксин лучше связывается с белками крови, чем трийодтиронин, вследствие чего последний легче проникает в ткани, чем тироксин. В печени тироксин образует парные соединения с глюкуроновой кислотой, которые не имеют гормональной активности и выводятся с желчью в органы пищеварения. Благодаря процессу дезинтоксикации не происходит убыточное насыщения крови гормонами щитовидной железы.
Названные гормоны влияют на морфологию и функции органов и тканей. При удалении щитовидной железы в экспериментальных животных и при гипотиреозе у людей молодого возраста наблюдаются задержка роста и развития почти всех органов, в том числе половых желез, замедление полового созревания. Недостаток тиреоидных гормонов у матери неблагоприятно сказывается на процессах дифференциации зародыша, в частности щитовидной железы. Недостаточность процессов дифференциации всех тканей и особенно центральной нервной системы (ЦНС) вызывает ряд тяжелых нарушений психики.
Тиреоидные гормоны связываются с соответствующими ядерными рецепторами в клетке и стимулируют обмен белков, жиров, углеводов, водный и электролитный обмен, обмен витаминов, теплопродукции, основной обмен. Они усиливают окислительные процессы, процессы поглощения кислорода, расходы питательных веществ, потребление тканями глюкозы. Под влиянием этих гормонов уменьшаются запасы гликогена в печени, ускоряется окисления жиров. Усиленные энергетических и окислительных процессов является причиной похудения, наблюдается при гиперфункции щитовидной железы.
Гормоны щитовидной железы крайне необходимы для развития мозга. Влияние гормонов на ЦНС проявляется изменением условнорефлекторной деятельности, поведения. Повышенная их секреция сопровождается возбудимостью, эмоциональностью, быстрым истощением. При гипотиреоидная состояниях наблюдаются обратные явления — слабость, апатия, ослабление процессов возбуждения. Тиреоидные гормоны в значительной степени влияют на состояние нервной регуляции органов и тканей. Вследствие повышения активности вегетативной, преимущественно симпатической, нервной системы под действием тиреоидных гормонов ускоряются сердечные сокращения, увеличивается частота дыхания, усиливается потоотделение, нарушаются секреция и моторика пищеварительного канала. Кроме того, тироксин снижает способность крови к свертыванию за счет уменьшения синтеза в печени и других органах факторов, которые участвуют в процессе свертывания крови. Этот гормон подавляет функциональные свойства тромбоцитов, их способность к адгезии (склеивания) и агрегации. Гормоны щитовидной железы влияют на эндокринные и другие железы внутренней секреции. Об этом свидетельствует тот факт, что удаление щитовидной железы приводит к нарушению функции всей эндокринной системы.
Кальцитонин
Образуется парафолликулярными клетками щитовидной железы, которые расположены за ее железистыми фолликулами. Он участвует в регуляции кальциевого обмена. Вторичным посредником действия кальцитонина является цАМФ. Под влиянием гормона уровень кальция в крови снижается. Это связано с тем, что он активизирует функцию остеобластов, которые участвуют в образовании новой костной ткани, и подавляет функцию остеокластов, которые ее разрушают. Вместе с тем кальцитонин тормозит выведение кальция из костной ткани, способствуя отложению его в ней. Кроме того, кальцитонин тормозит всасывание кальция и фосфатов из почечных канальцев в кровь, таким образом способствуя их выведению с мочой из организма. Под влиянием кальцитонина снижается концентрация кальция в цитоплазме клеток. Это происходит вследствие того, что гормон активизирует деятельность кальциевого насоса на плазматической мембране и стимулирует поглощение кальция митохондриями. Содержание кальцитонин в крови увеличивается во время беременности и кормления грудью, а также в период восстановления целости кости после перелома. Регуляция синтеза и содержания кальцитонина зависит от уровня кальция в крови. При его высокой концентрации количество кальцитонина уменьшается, при низкой, наоборот, растет. Кроме того, образование кальцитонина стимулирует гормон пищеварительного канала гастрин. Выброс его в кровь сообщает о поступлении кальция в организм с пищей. Кальцитонин — диагностический маркер медуллярного рака щитовидной железы.
Механизм действия гормонов щитовидной железы
Установлено, что их действие на клеточном и субклеточном уровнях связана с разноплановым воздействием на мембранные процессы, на митохондрии, на ядро, на белковый обмен, на процесс обмена липидов и на нервную систему
Регуляция функций щитовидной железы
Контроль за деятельностью щитовидной железы имеет каскадный характер. Прежде всего пептидергични нейроны в преоптической участке гипоталамуса синтезируют и выделяют в воротную вену гипофиза тиреотропин-рилизинг-Гомон (или тиреорелин, тиреолиберин сокращенно ТРГ). Под его влиянием в аденогипофизе секретируется тиреотропного гормона (ТТГ), который заносится кровью в ЩЖ и стимулирует в ней синтез и выброс тироксина и трийодтиронина. Влияние ТРГ моделируется рядом факторов и гормонов, прежде всего уровнем гормонов щитовидной железы в крови, которые по принципу обратной связи тормозят или стимулируют образование ТТГ в гипофизе. Ингибиторами ТТГ также глюкокортикоиды, соматостатин, дофамин. Эстрогены, наоборот, повышают чувствительность гипофиза к ТРГ. На синтез ТРГ в гипоталамусе влияет адренергическая система, ее медиатор норадреналин, который, действуя на альфа-адренорецепторы, способствует выработке и выделению ТТГ в гипофизе. Его концентрация также увеличивается при снижении температуры.
Нарушение функций щитовидной железы
Ее нарушения могут сопровождаться как повышением, так и снижением ее гормонотворчои функции. Если гипотиреоз развивается в детском возрасте, то бывает кретинизм. При этом заболевании наблюдается задержка роста, нарушение пропорций тела, полового и психического развития. Гипотиреоз может привести другой Патологический состояние — микседему (слизистый отек). У больных отмечается увеличение массы тела за счет избыточного количества межтканевой жидкости, одутловатость лица, психическая заторможенность, сонливость, снижение интеллекта, нарушение поло функций и всех видов обмена веществ. Заболевание развивается преимущественно в детском возрасте и в климактерический период. При гиперфункции железы развивается тиреотоксикоз. В некоторых географических регионах (Карпаты, Волынь и др.), Где наблюдается дефицит йода в воде, население болеет эндемический зоб. Для оценки ЩЖ в клинике используют ряд проб: введение радионуклидов — йода-131, технеция, определения основного обмена, установления концентраций ТТГ, трийодтиронина и тироксина в крови, исследование с помощью ультразвука.
Новообразования щитовидной железы
Злокачественные
- Папиллярный рак
- Фолликулярный вариант папиллярного рака
- Фолликулярный рак щитовидной железы
- Низко-дифференцированный рак
- Недифференцированный рак (Анапластический рак щитовидной железы)
- Медуллярный рак щитовидной железы
- Лимфома щитовидной железы
- Плоскоклеточная карцинома (англ. Squamous cell carcinoma)
Доброкачественные
- Нетоксичный узловой зоб
- Тиреотоксический узловой зоб
Видео по теме
Щитовидная железа - это железа внутренней секреции, секретирующая йодсодержащие гормоны и тиреокальцитонин.
Анатомия . Щитовидная железа располагается на передней поверхности шеи. Она состоит из двух долей и перешейка (рис.). Иногда от перешейка вверх отходит пирамидальная доля. Щитовидная железа имеет фиброзную капсулу. При помощи связок капсула щитовидной железы фиксирована к перстневидному хрящу гортани и трахее, что обусловливает смещение железы при глотании вместе с гортанью и трахеей. Кровоснабжение щитовидной железы осуществляется верхними и нижними щитовидными артериями, вены щитовидной железы впадают во внутренние яремные и общие лицевые вены.
В некоторых случаях возможно наличие дополнительной (самой нижней) щитовидной артерии и вены. Лимфатические сосуды направляются к глубоким шейным лимфатическим узлам. Иннервируется щитовидная железа ветвями блуждающих нервов и симпатических стволов.
Паренхима щитовидной железы состоит из фолликулов овальной формы, полость которых заполнена коллоидом (протеино-мукополисахаридной массой, главную часть которой составляет специфический йодсодержащий белок - тиреоглобулин). Стенка фолликула состоит из однослойного эпителия, лежащего на базальной мембране.
Физиология . Щитовидная железа выделяет в кровь три гормона: два йодсодержащих - тироксин (тетрайодтиронин) и трийодтиронин, и третий, не содержащий йода,- тиреокальцитонин. Йод поступает в организм с пищей и водой; щитовидная железа концентрирует из крови йодиды, йод которых используется в синтезе гормонов. Йодсодержащие гормоны вырабатываются в эпителиальных клетках фолликулов, откуда поступают в коллоид; тиреокальцитонин продуцируется в межфолликулярных эпителиальных клетках.
Тироксин и трийодтиронин действуют однонаправленно, однако действие первого медленное, второго - более быстрое и активное. Оба эти гормона оказывают влияние на потребление кислорода тканями и участвуют в регуляции обмена белков, жиров и углеводов, а также водного обмена. От их активности зависят основные биологические процессы: рост и развитие организма и дифференцировка тканей. Тиреокальцитонин регулирует обмен кальция в организме и, препятствуя его резорбции из костной ткани, способствует его утилизации.
Деятельность щитовидной железы регулируется нервной системой и гипофизом. Гипоталамус вырабатывает нейросекрет (тиреотропинреализующий фактор), регулирующий секрецию тиреотропного гормона гипофиза; последний же регулирует деятельность щитовидной железы.
Щитовидная железа (glandula thyreoidea, s. corpus thyreoideum) - железа внутренней секреции, синтезирующая и накапливающая йодсодержащие гормоны, под контролем которых находятся важные физиологические функции организма (рост, развитие организма, скорость метаболизма, обмен веществ).
Эмбриология
Щитовидная железа развивается из вентральной стенки глоточного отдела кишки к концу 1-го мес. эмбриональной жизни в виде утолщения эктодермы. От вершины этого утолщения начинает расти эпителиальный тяж (будущий щитовидно-язычный проток), разделяющийся к середине 2-го месяца эмбриональной жизни на два боковых выроста. Последние, разрастаясь, образуют боковые доли, а нижняя часть зачатка щитовидной железы сохраняется в виде перешейка между ними. Облитерация щитовидно-язычного протока происходит на 2-м месяце эмбриональной жизни, но иногда часть его может сохраняться и служить источником развития добавочных щитовидных желез. Эпителий боковых долей щитовидной железы растет в виде клеточных тяжей с последующей дифференциацией в фолликулы. Первые фолликулы появляются у зародыша к 4-му мес. эмбриональной жизни, признаки секреции выявляются раньше. Развитие щитовидной железы заканчивается к 8-9-му мес. развития плода.
Анатомия
Щитовидная железа располагается на передней поверхности шеи (цветн. табл., рис. 1), имеет подковообразную или полулунную форму и состоит из двух боковых долей и перешейка. Перешеек прилежит к трахее спереди, боковые доли сбоку (справа и слева). Иногда наблюдается непостоянная пирамидальная долька (рис.1). Изредка перешеек отсутствует и боковые доли связаны соединительнотканной перемычкой. Форма и размеры долей подвержены значительным вариациям (рис. 2). У женщин щитовидная железа больше, чем у мужчин. Размеры ее увеличиваются при беременности. Верхней границей железы является наружная поверхность щитовидного хряща, нижней - 5-7-е кольцо трахеи. Щитовидная железа имеет наружную и внутреннюю соединительнотканные капсулы (рис. 3). Внутренняя покрывает железу, наружная образует связочный аппарат, фиксирующий щитовидную железу к трахее и гортани. Между листками капсул располагаются сосуды.
Рис. 2. Варианты формы и аномалии щитовидной железы (по Маршаллу).
Щитовидная железа богато снабжена сосудами: двумя верхними (ветви наружной сонной артерии), двумя нижними и одной (непостоянной) непарной щитовидными артериями (цветн. табл., рис. 2 и 3). Верхняя щитовидная артерия делится на три ветви: переднюю, наружную, заднюю. Последняя анастомозирует с нижней щитовидной артерией. Нижняя щитовидная артерия делится на три конечные ветви: нижнюю, заднюю, глубокую. Венозная система развита более мощно, чем артериальная, и также богата анастомозами.
Лимфатическая система щитовидной железы представлена капиллярами, поверхностными и глубокими лимфатическими сосудами. Отток лимфы осуществляется в яремный лимфатический ствол. Последний на уровне VII шейного позвонка вливается в левую подключичную вену или в место соединения ее с внутренней яремной веной.
Щитовидная железа иннервируется веточками блуждающего, симпатического, языко-глоточного и подъязычного нервов (рис. 4), которые связаны между собой анастомозами.
Рис. 3. Внутренняя и наружная (переходящая в фасциальное влагалище сосудисто-нервного пучка) капсулы щитовидной железы.
Гистология
Паренхима щитовидной железы состоит из фолликулов округлой или овальной формы. Средняя величина их 40-50 мк. Стенка фолликула представлена однослойным эпителием, располагающимся на базальной мембране, которая интимно связана с эндотелием капилляров. Высота и форма эпителия варьируют в зависимости от его функциональной активности. Различают два типа фолликулярного эпителия: кубический и призматический. В апикальных отделах эпителиальных клеток имеется мембрана, образующая сосочковые выросты в просвет фолликула. Ядра фолликулярного эпителия светлые, округлой или овальной формы. Полость фолликулов заполнена коллоидом - протеино-мукополисахаридной массой, главную часть которой составляет специфический йодсодержащий белок - тиреоглобулин. В цитоплазме фолликулярного эпителия хорошо развита эндоплазматическая сеть, представляющая собой систему канальцев, вакуолей, цистерн, ограниченных цитоплазматическими мембранами. Форма сети меняется в связи с функциональной активностью клетки. На наружной поверхности цитомембран располагаются рибосомы, богатые белком и РНК. Рибосомы имеют форму розеток или спиралей. В апикальной части и в области ядра фолликулярного эпителия имеются митохондрии . Их форма разнообразна - от круглой до палочковидной. Размер и число митохондрий возрастают при активной секреторной деятельности щитовидной железы. Над ядром располагается аппарат Гольджи, имеющий сетчатое строение и сильно увеличивающийся в период секреторной деятельности.
В цитоплазме фолликулярного эпителия содержится аскорбиновая кислота, РНК, фосфатазы (кислая, щелочная), йодидпероксидаза, сукциндегидрогеназа, цитохромоксидаза и другие ферменты . Среди эпителиальных клеток в стенке фолликулов изредка встречаются парафолликулярные светлые клетки и клетки Лангендорфа с темноокрашенной цитоплазмой. И те, и другие возникают из клеток фолликулярного эпителия и представляют собой один из морфофункциональных этапов в едином цикле его преобразований. Парафолликулярным клеткам свойственно увеличение и разрастание сети аппарата Гольджи, незначительная активность фосфатаз, малое содержание нейтральных мукополисахаридов, гистидина, РНК.
Рост щитовидной железы осуществляется за счет формирования фолликулов как в очагах камбиальной межфолликулярной паренхимы, так и в интрафолликулярных подушечках. Последние возникают в результате пролиферации эпителия в просвет фолликулов. Вторичные фолликулы мелки, их клетки сохраняют способность продуцировать коллоид.
- Методы исследования
- Патологическая анатомия
- Заболевания
- Функциональная диагностика заболеваний
- Рентгенологическое исследование
- Операции на щитовидной железе
Щитовидная железа расположена в regio infrahyoidea переднего отдела шеи. Состоит из двух боковых долей и перешейка, лежащего на первых кольцах трахеи. Верхние полюса боковых долей поднимаются до середины пластинок щитовидного хряща. Нижние полюса этих долей обычно не доходят до грудины на 1,5-- 2,0 см. В 1/3 всех случаев имеется пирамидальная доля, а иногда и добавочные доли щитовидной железы. Покрыта двумя соединительнотканными оболочками. Внутренняя оболочка, или фиброзная капсула, отдает в толщу щитовидной железы междолевые перегородки. Наружная фасциальная оболочка, образованная висцеральным листком внутришейной (четвертой) фасции, отделена от фиброзной капсулы слоем рыхлой клетчатки, в котором находятся сплетения кровеносных сосудов и нервов. Передняя поверхность щитовидной железы прикрыта грудино-щитовидными, грудино-подъязычными мышцами, а ее верхние полюса-- лопаточноподъязычными мышцами. В промежутке между трахеей и пищеводом поднимается к щитоперстневидной связке возвратный гортанный нерв, окруженный паратрахеальными лимфатическими узлами. На заднемедиальной поверхности боковых долей щитовидной железы в рыхлой клетчатке между ее фиброзной капсулой и наружной фасциальной капсулой располагается по две паращитовидные железы:верхняя -- на уровне нижнего края перстневидного хряща, нижняя --соответственно нижней трети боковой доли щитовидной железы.
Щитовидная железа снабжается кровью двумя верхними щитовидными -- аа. thyroideae superiores dextra et sinistra (из наружных сонных артерий) и двумя нижними щитовидными -аа, thyroideae inferiores dextra et sinistra (из щитошейных стволов подключичных артерий) артериями; непарная самая нижняя щитовидная артерия, a. thyroidea ima. Щитовидная железа окружена хорошо развитым венозным сплетением, от которого кровь отводится по парным -- верхней и нижней -- щитовидным венам, vv. thyroideae superiores. et inferiores. Вены щитовидной железы широко анастомозируют друг с другом. В plexus thyroideus impar, кроме щитовидных ветвей, впадают также вены нижнего отдела гортани, верхнего отдела трахеи, шейной части пищевода и вилочковой железы.
Щитовидная железа иннервируется ветвями симпатического ствола, верхнего и возвратного гортанных нервов и пери артериальных нервных сплетений артерий щитовидной железы. Лимфоотток от щитовидной железы происходит в предтрахеальные и паратрахеальные лимфатические узлы, а затем в глубокие лимфатические узлы шеи.
Околощитовидные железы -- две верхние и две нижние -- располагаются на заднемедиальной поверхности боковых долей щитовидной железы в рыхлой клетчатке между ее фиброзной капсулой и наружной фасциальной капсулой. Верхние околощитовидные железы лежат на уровне нижнего края перстневидного хряща, нижние -- на уровне нижней трети боковых долей щитовидной железы. Верхние околощитовидные железы находятся выше, а нижние -- ниже места вступления нижней щитовидной артерии в заднюю поверхность боковой доли щитовидной железы.
Техника субтотальной, субкапсулярной струмэктомии по Николаеву.
Положение больного на спине с валиком под лопатками. Обезболивание местное или наркоз. Воротникообразный разрез соответствует кожной складке на 1,0--1,5 см выше яремной вырезки между передними краями грудино-ключично-сосцевидных мышц через кожу, подкожную клетчатку, platysma и поверхностную фасцию. Верхний кожно-подкожно-фасциальный лоскут отпрепаровывают до верхнего края щитовидного хряща. Срединные вены шеи, передние яремные вены, расположенные в толще второй фасции или под ней, выделяют, захватывают двумя зажимами, рассекают и перевязывают. Вторую и третью фасции шеи рассекают продольно посередине между грудино-подъязычными и грудино-щитовидными мышцами. Выше уровня кожного разреза грудино-подъязычные под мышцы подводят зонд Кохера, накладывают по два зажима и между ними пересекают мышцу -- обнажается щитовидная железа. Под ее капсулу вводят до 10 мл 0,25 % раствора новокаина. Резекцию щитовидной железы начинают с освобождения перешейка и пересечения его между двумя зажимами по зонду Кохера, которым отделяют перешеек от трахеи. Рассеченную фасциальную капсулу тупо сдвигают кзади, к линии отсечения правой доли железы; вывихивают из капсулы вначале нижний, затем верхний полюс этой доли и отсекают долю. Закончив отсечение правой доли, производят тщательный гемостаз, непрерывным кетгутовым швом сшивают края фасциальной капсулы. Струей раствора новокаина промывают операционную рану. Теми же приемами удаляют левую долю щитовидной железы. После ушивания фасциальной капсулы на ее культе рану вновь промывают раствором новокаина В ране на сутки оставляют дренаж.




