Что такое невралгия? Причины, симптомы и способы лечения. Куда может отдавать межреберная невралгия Невралгия нерва симптомы и лечение
Невралгия – это заболевание . Невралгия – это не раздел в медицине, как многие могут подумать, раздел медицины, который изучает невралгические боли называется неврология.
Невралгия – это непатологические нарушения в функционировании ганглионарных и соматических рецепторов нервной периферической системы. Определяется резкой болью в зонах иннервации (зонах сдавления, защемления, воспаления). Сенсорные нейроны периферического комплекса нервов, связанные с головным мозгом сигнальными путями, исходят из черепного и спинального канала. Они разделяются и, разветвляясь, образуют вегетативный комплекс нервов – периферийные сосудистые и нервные сплетения, которые отвечает за функциональность и чувствительность внутренних органов, эндокринной и экзокринной секреции, сосудов кровотока и лимфы.
Так визуально выглядит сдавливание/защимление нерва (в данном случае межпозвоночным диском) в зоне поражения нерва возникают болевые ощущения. Эти боли и являются первыми симптомами болезни под названием НЕВРАЛГИЯ.
Общие признаки невралгии
Невралгические проявления – поражение нервных корешков в местах иннерваций (защемление нерва), когда в результате внешних травм или сдавливания окружающей тканью жил нарушается работа нейронного сенсора. Возникают подобные патологии периодически и чаще протекают кратковременно, но возникающая при этом боль проявляется острой жгучей парестезией. В редких случаях болевой синдром носит неострый, но непрерывный характер с периодически возникающими обострениями.
Невралгия инициируется в узлах, локализованных в узких межсуставных или межкостных каналах и проходах, где пучки нервных окончаний не имеют защиты и подвергаются постоянной динамической нагрузке. При «классических» вариантах невралгии у человека возникают прострелы, например, в области шеи, лица, плеч или ног, даже во внутренних органах. Они могут неожиданно вспыхивать и также исчезать при этом, не проявляясь нарушением двигательных функций или потерей чувствительности.
Вторичная невралгия, происходящая из-за переохлаждения, непрерывного тяжкого труда или инфицирования патологическими микроорганизмами, сопровождается нарушением терморегуляции организма, мышечными болями и спазмами. Возникают также дефекты кожного покрова – отечность и покраснение. Знаком развивающейся невралгии может быть возникновение локализованных прострелов с резкими наплывами и нивелирующимися болями в стрессовый период. В таком случае ее инициатором становится мозг, посылающий сигналы на выработку биологических «активистов» – нейромедиаторов, изменяющих биохимический состав общей среды организма.
 Даже у закаленных людей, особенно при потери бдительности, может возникнуть переохлаждение организма, следствием которого обычно бывает невралгия.
Даже у закаленных людей, особенно при потери бдительности, может возникнуть переохлаждение организма, следствием которого обычно бывает невралгия. Невралгия: классификация и специфика видов
Эссенциальные и симптоматические невралгии – базовые виды расстройств нервных окончаний периферии, от которых образуется дальнейшее разделение на типы. Определяющий фактор невралгии первого типа – неясная или сложно определяемая этиология. При обследовании пациента с жалобами невралгического характера, зависимых заболеваний не обнаруживается.
Второй вид характеризуется сопутствующими или причинными патологиями. Например, системными воспалительными процессами, деминерализацией тканей, аутоиммунными патологиями, инфекциями и т. д.
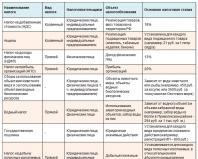
Виды невралгии
Оба типа невралгии делятся еще на четыре разновидности:
- вертеброгенную (позвоночную) невралгию;
- межреберную невралгию;
- ключично-реберную невралгию;
- черепно-мозговую невралгию.
 “Беспокойство” межреберного нерва приводит к развитию самого распространенного вида невралгии – .
“Беспокойство” межреберного нерва приводит к развитию самого распространенного вида невралгии – . Перечисленным видам невралгии характерен признак локализации по месту возникновения, что соответствует их названиям. Вертеброгенные патологии нервных окончаний подразделяются уже на конкретные заболевания:
- защемление затылочного нерва;
- люмбалгия;
- парестетическая мералгия Рота;
- дискогенная торакалгия;
- цервикальный синдром;
- защемление седалищного нерва;
- плекситы;
- радикулопатия.
Невралгия черепно-мозговой этиологии характеризуется расстройствами лицевой, глазной, ротовой областей и также разделяется на следующие заболевания:
- синдром Слюдера;
- болезнь Фозергиля;
- невралгия цилиарного узла;
- защемление носоресничного пучка;
- невралгия языкоглоточного нерва;
- поражение верхнего гортанного узла;
- невралгия ушного ганглия.
 Частичное изображение черепно-мозговых нервов
Частичное изображение черепно-мозговых нервов Невралгия: краткая характеристика классических патологий
Квалифицируется головными болями, которые сосредотачиваются в области парных нервов второго и третьего позвонка шеи (область затылка). Болевые ощущения проецируются по бокам черепа, переходя в глазную область.
Люмбалгия формируется в поясничной области позвоночника. Не проявляясь, прогрессирует в течение долгого времени. Характеризуется резкими болевыми прострелами в нижней части спины.
локализуется в районе переднебоковой поверхности проксимальной плоскости бедра вплоть до коленной чашечки и определяется покалыванием, гусиной кожей, ощущением холода или жжением и нередко онемением всего участка.
Для дискогенной торакалгии характерны резкие быстро проходящие болевые парестезии в грудной клетке, зачастую возникающие при глубоком дыхании. Проецируются мышечными спазмами, коксованием межпозвоночных дисков, грыжами и сопутствующими патологиями.
Шейно-плечевая невралгия (см. статью ) или цервикальный синдром проявляется болью или стопорным сокращением мышц в районе шеи, что проявляется ее «заклиниванием». Иррадиирует с наружной плоскости надплечья и, радиально проходя предплечье, «стреляет» в большой или указательный палец.
При поражаются нервные пучки крестцовой области позвоночника. Боль стреляющая, распространяется на заднюю часть ног, включая пяточные области – может быть как интенсивной, так и умеренной. Возможен частичный пароксизм или периодичное образование гусиной кожи.
Основными причинами комплексных невралгических заболеваний – плекситов являются процессы воспаления или травмирование корешков сплетенных нервов, локализующихся между подмышечной и плечевой зоной в местах иннервации. Наиболее характерны ночные боли, развивающиеся в плечевом суставе с продуцированием в конечности.
Радикулопатия или корешковый синдром – групповое заболевание, вызванное структурными изменениями межпозвоночных дисков (грыжей, остеохондрозом) и нарушающих функционирование спинномозговых нервных отростков. Формируется длительное время, дислоцироваться может вдоль всего ствола позвоночника, начиная от шеи и, заканчивая, крестцовым отделом.
Невралгия межреберной локализации (см. ) вызывается защемлением корешков одноименных нервных рецепторов. Отличительным признаком этой патологии является проявление болевого синдрома при дыхании. Боль может быть разнообразной, начиная от тупого типа и, заканчивая, пронзительными прострелами, локализованными в разных областях грудной клетки.
Для реберно-ключичных поражений нервных окончаний характерна компрессия нервно-сосудистых отростков в пространстве между трубчатой костью ключицы и первым ребром. Чаще всего определяется ноющей или периодически острой болью, однако, возможны и парестезии.
При синдроме Слюдера проявляются окуло-орбитальные боли или пароксизмы, а также слезотечение и вазомоторное расстройство глазных мышц. Чаще всего болевые ощущения резкие и спонтанные, сопровождающиеся непроизвольным односторонним спазмом круговой мышцы вокруг глаза.
Часто встречающаяся болезнь Фозергиля , обусловлена поражением парных нервных окончаний пятой зоны черепно-мозговых нервов. Патология выражается в нарушении функциональности лицевых мышц. Большей частью болезнь затрагивает нервные пучки верхней или нижней челюсти. Для болезни Фозергиля специфичным фактором является образование зон-инициаторов, при прикосновении к которым наступает резкая кратковременная боль всей области мышц лица.
Защемление цилиарного узла зачастую обуславливается инфекционными заболеваниями, например, герпесом или гриппом, процессом воспаления придатковых носовых пазух. Сопровождается расширением одного из зрачков, глазной гипестезией, внутриглазными и головными болями.
Довольно часто, почвой для развития невралгии носоресничного нерва или синдрома Чарлина являются носоглоточные аденоиды, синуситы или лицевые травмы. Развивается болезнь стремительно, проявляясь во внутричерепных болевых ощущениях и прострелами в окуло-орбитальной зоне лица.
Редко встречающаяся , тем не менее, имеет свои особенности. Классифицируется локализованными краткосрочными болевыми импульсами в корневой зоне языка или лимфатических миндалин. Болевые ощущения могут распространяться в небные, шейные или ушные области.
Дисфункция верхнего гортанного нерва провоцирует пульсирующий болевой синдром, способный иррадиировать, кроме нижнечелюстных, ушных и глазных зон, в надплечевую и грудную область. Сопровождается икотой, усиленным слюноотделением и кашлем.
Пароксизм дисфункции ушного ганглия (см. ) распространяется стреляющими болями в затылочную область, нижнечелюстные и шейные области. Возможны прострелы в плечевой пояс и грудную клетку. Ушной невралгии сопутствуют: усиленное слюноотделение, заложенность уха и четко проявленные внутренние щелчки. Заболевание провоцируется редко, зачастую является осложнениями дентинов и вирусных тонзиллитов.
Постгерпетическая невралгия
– выделяется в отдельную группу, т.к. относится к опасным заболеваниям , и является следствием протекания острой формы опоясывающего лишая – вируса герпесной природы. Как постсиндром она может протекать до трех лет и сопровождается дизестезией – пощипыванием и острой периодичной болью в зоне поражения герпесвирусом. Предшествующими признаками развития постгерпетической невралгии – потеря чувствительности в охваченной вирусом области и резкая боль в стадии адаптации агента инфекции.
Невралгия: особенности в диагностике
Выявление патологий невралгического характера – непростая задача и требует комплексного обследования, включая анализ крови и рентгеноскопию или более «изощренные» методы. Как указывалось в этой публикации, симптоматика некоторых невралгий основывается на эссенциальных признаках и не имеет сопутствующих заболеваний, поэтому трудноопределима.
Зачастую признаки симптоматических видов невралгических расстройств, к примеру, межреберной невралгии можно принять за печеночные, желудочные и кишечные колики, а также сердечные покалывания и проявления плеврита. Симптомы болезни Фозергиля, а также патологии Слюдера, при которой поражаются тройничные и, соответственно, крылонебные нервные узлы, схожи проявлениям тонзиллитов и гайморитов.
Рецидивы патологии тройничного нервного сплетения необходимо дифференцировать от плексалгии, височного и нижнечелюстного артроза, рассеянного склероза, а также от фантомных болей зубов. В особенности это касается одонтогенного типа вышеуказанной невралгии (neuralgia), очень похожих на симптомы заболеваний дентального ряда и костно-суставной дегенерации. характерно применение купирующих боль препаратов.
В стадии начального развития используют назальный прием обезболивающих таблеток, прием витаминов группы B или местных анальгетиков. Они «выключают» внутренние рецепторы узлов иннервации или нервные эффекторы кожи. В этот период также применяются ректальные свечи, профилактические мази, в том числе, на основе змеиных и пчелиных ядов, и обезболивающие эмульсии.
Эффективны и терапевтические методы купирования болей, а также технологии восстановления нервных рецепторов. В их числе воздействие на пораженные области импульсным ультразвуком и диадинамическим током, а также вибрационный массаж и тепловые процедуры. При лечении некоторых случаев невралгии помогает иглотерапия, используемая в комплексе с терапевтическими методиками. Зафиксированы случаи одноразового ее применения, когда невралгические симптомы блокировались, не проявляясь в дальнейшем.
В профилактике и лечении вторичной невралгии важно определить и купировать причину формирования. Если невралгическая патология поддерживается болезнью, то изначально проводится ее лечение, а затем разрабатываются комплексные методики для блокирования симптоматического расстройства и улучшения трофических свойств очага поражения.
В данной статье представлена общая информация о невралгии – ее основные виды, общие причины, свойственные всем видам, а также краткая характеристика каждого из вида невралгий. Описаны общие принципы лечения невралгии, поэтому, если вы попали на наш сайт по запросу “лечение невралгии” – сначала определитесь, какая конкретно невралгия у вас присутствует, после этого переходите на статью про данную невралгию и уже там изучайте подробную информацию. Если вы не знаете и сомневаетесь невралгия у вас или нет – также прочтите статьи, выбрав категорию по локализации невралгии. Как правило, понять и определить невралгию не сложно – это можно сделать и самостоятельно, не посещая врача.
Мышечная невралгия – эпизоды острой приступообразной боли в мышцах. Несмотря на название, клиника её полностью определяется изменениями в периферических нервах. Поражаться могут нервы по всему телу.
Причины невралгии
Крайне разнообразны. Общей характеристикой большинства из них является сдавливание нервного ствола окружающими тканями или его отёк. Причинами мышечной невралгии могут быть:
- Заболевания позвоночника (пороки развития, спондилёз, остеохондроз, грыжи и протрузии дисков).
- Образования, сдавливающие нерв извне – опухоли, кисты, рубцы.
- Травмы.
- Инфекции (как повреждающие прилежащие к нервным стволам ткани – туберкулёз, так и воздействующие непосредственно на нервные волокна – герпес, опоясывающий лишай).
- Интоксикации, в частности отравление грибами, тяжелыми металлами или некоторыми медикаментами. Длительные тяжелые заболевания тоже могут вызывать интоксикацию и сопутствующее повреждение нервных стволов.
- Воспалительные и другие изменения соединительнотканной оболочки нерва или канала, в котором проходит нерв, приводящие к его сдавливанию.
- Дефицит витаминов группы В. Часто это состояние, сопутствующее разным болезням пищеварительного тракта.
- Сахарный диабет, особенно давний или с недостаточным контролем уровня глюкозы крови.
- Алкоголизм.
- Заболевания сердца и сосудов, вследствие которых снижается поступление кислорода в нервы. Это может быть атеросклероз, гипертония, анемия и др.
- Эндокринные заболевания, такие как тиреотоксикоз, болезнь Аддисона.
Виды мышечной невралгии
В теле человека более 600 мышц, каждая из которых иннервируется одним или несколькими нервами. Поэтому видов мышечной невралгии может быть очень много. Однако особенности топографии нервов таковы, что чаще страдают определённые группы мышц:
- Обширная группа межрёберных нервов при их патологии вызывает болезненные ощущения в груди и спине.
- Боли в ногах и ягодицах возникают при заболевании седалищного нерва и наружного кожного нерва бедра.
- Мышцы лица страдают при поражении тройничного и языкоглоточного нерва.
- За мышцы задней части головы отвечает затылочный нерв.
Отдельно следует выделить герпетическую невралгию, она проявляется достаточно специфически.
Невралгия при дефиците витаминов, сахарном диабете, алкоголизме и других общих заболеваниях поражает все нервы в теле. Она сразу приобретает невысокой интенсивности, чаще пекущего характера, сопровождающимися нарушением чувствительности. Каждая хроническая болезнь имеет характерные особенности клиник сопутствующей ей невралгии.
Симптомы острой мышечной невралгии
Клиника достаточно разнообразна и зависит от того, на каком участке возникла мышечная невралгия. Симптомы её могут усиливаться или ослабляться при движении, поворотах туловища. Часто человек принимает вынужденное положение – такую позу, в которой болевые ощущения минимальны. Характер боли может существенно варьироваться – больные описывают её как стреляющую, жгущую, пекучую, режущую и ещё много вариантов. В большинстве случаев боль приступообразная. Возможны и варианты с постоянным болевым синдромом.
Рассмотрим подробнее симптомы мышечной невралгии в зависимости от пораженной области.
Межрёберная невралгия

Межрёберных промежутков, как и самих рёбер, 12. Нервы проходят в каждом из них. Соответственно межрёберная невралгия может охватывать обширные участки тела на области от шеи до крестца.
- Для межрёберной невралгии характерна боль по ходу нервов опоясывающего характера. Движение, повороты туловища, наклоны, кашель и надавливание на точки выхода пораженного нерва из позвоночного столба провоцируют приступы боли. Межреберья болезненны при пальпации.
- Боль постоянная с эпизодами ухудшения.
- Иногда в области иннервации пораженного нерва ощущаются парестезии (ощущение ползания мурашек).
Многие заболевания сходны по локализации и характеру болей с межрёберной невралгией. Крайне важно отличать её от болей при заболеваниях сердца, в частности – при стенокардии. Для приступа стенокардии характерно внезапное начало, высокая интенсивность боли, жгуще-пекущий характер, локализация за грудиной, хорошая реакция на приём нитратов. Если приступ стенокардии переходит в инфаркт – продолжительность и интенсивность боли увеличивается, она перестаёт реагировать на приём нитратов, присоединяется ухудшение общего состояния – сердцебиение, падение давления, тошнота, головокружение.
Невралгия седалищного нерва
Седалищный нерв обеспечивает иннервацию ягодицы и задней поверхности ноги. В большинстве случаев мышечная невралгия в этой области возникает вследствие патологии поясничного отдела позвоночника. Также возможно заболевание вследствие перегрузки или переохлаждения этого отдела, реже – травмы таза и опухоли, сдавливающие седалищный нерв.
Особенности клиники невралгии седалищного нерва:
- Поражение чаще одностороннее.
- Болезнь сопровождается онемением, парестезиями.
- Локализация боли: нижняя часть поясницы, ягодица, задняя поверхность бедра и голени, стопа с захватом пальцев ноги. В воспалении может участвовать только часть нерва с соответствующим изменением площади поражения. Боль при невралгии седалищного нерва постоянная, жгущего, тянущего характера, с эпизодами обострения, обычно описываемыми как «прострел». Характерно усиление боли при вставании, когда больной ложится – она стихает.
Невралгия наружного кожного нерва бедра
Симптомы очень похожи на невралгию седалищного нерва. При этом боль распространяется по боковой внешней поверхности ноги. Симптомы усиливаются при движении и включают стреляющую боль, онемение, чувство ползающих мурашек.

При вовлечении нервов лица развивается выраженная мышечная невралгия. Симптомы её чаще беспокоят женщин старше 40 лет. Приступы развиваются днём. Начало боли может быть как постепенным с волнообразными болями, так и острым. Тройничный нерв обеспечивает чувствительную иннервацию практически всей поверхности лица, при невралгии боль маскообразно распространяется по коже. Главные особенности невралгии тройничного нерва:
- В процесс вовлекается одна половина лица. Крайне редко бывает двустороннее поражение.
- Боли острые, колющие, высокой интенсивности.
- Приступ возникает после раздражения особых триггерных точек. Чаще всего это бывает во время еды, при разговоре, при чистке зубов.
- Боль сопровождается подёргиванием отдельных мышц лица, онемением в области иннервации тройничного нерва.
- Приступ обычно продолжается несколько минут, далее боль стихает.
Невралгия языкоглоточного нерва
По ряду признаков сходна с невралгией тройничного. Характерна иная локализация боли – в ушном проходе, зеве, у корня языка. Приступ также начинается с раздражения триггерных зон, сопровождается острой стреляющей болью. Продолжительность приступа – несколько минут. В отличие , возможно возникновение приступов ночью.
Невралгия затылочного нерва
Затылочные нервы обеспечивают чувствительную иннервацию верхней части шеи, затылка и кожи головы до ушных раковин. Причинами невралгии затылочного нерва кроме остеохондроза и других дегенеративных процессов в позвонках может быть переохлаждение, опухоль или заболевание подагрой. Вследствие значительной подвижности шейных позвонков мышечная невралгия затылочной области может возникать у первоначально здоровых людей при ущемлении нервов из-за неудачного поворота головы.
- Поражение чаще одностороннее, однако встречается и двусторонняя невралгия.
- Приступы возникают при раздражении триггерных зон: почёсывании кожи затылка, поворотов шеи.
- Боль при приступе интенсивная, больные характеризуют её как «прострел». Локализована в области шеи, затылка, позади ушей. Возможна иррадиация в глаз.
Герпетическая невралгия

Это последствие заболевания опоясывающим лишаем. Несмотря на инфекционный характер патологии, по клинике она крайне сходна с обычной мышечной невралгией. Симптомы, не стихающие более 4 месяцев, позволяют выставить диагноз «постгерпетическая невралгия».
Возбудитель опоясывающего лишая – вирус Herpes Zoster, который при первом попадании в организм вызывает заболевание ветряной оспой. После выздоровления от ветрянки вирус остаётся в организме и при реактивации даёт аналогичную везикулярную сыпь на ограниченных участках по ходу нервных волокон. Чаще всего страдают спина и грудь, тогда клиника сходна с межрёберной невралгией, или лицо – тогда имитируется боль при невралгии тройничного нерва.
Опоясывающим лишаём страдают люди с недостаточным иммунитетом – пожилые, перенесшие тяжелое заболевание, химиотерапию, носители ВИЧ. Постгерпетическая невралгия в основном возникает после тяжелых рецидивов опоясывающего лишая с обильными высыпаниями и интенсивными болями. Характерными её симптомами являются:
- Высокая чувствительность кожи в пораженной области, вплоть до того, что больной страдает от прикосновения одежды.
- Боли постоянные, жгущего, стреляющего, ноющего характера. Продолжаться она может много месяцев, особенно без лечения. Пациент может забыть причинный рецидив сыпи и жаловаться только на боли.
Лечение постгерпетической невралгии в основном заключается в назначении обезболивающих и противосудорожных препаратов. Крайне важно полное и своевременное лечение опоясывающего лишая с обязательным назначением противовирусных препаратов, активных в отношении вируса герпеса.
Лечение мышечной невралгии
Значительная роль в лечении отводится . Это лечебная физкультура, кинезитерапия, растяжки, рефлексотерапия, физиопроцедуры. Специально разработанные комплексы упражнений очень эффективны даже в остром периоде заболевания.

Из медикаментозных средств назначают обезболивающие, нестероидные противовоспалительные препараты, миорелаксанты, противоэпилептические и противосудорожные препараты, витамины, особенно группы В. Для купирования резких болей применяют блокаду точек выхода нервов с помощью инъекционных анальгетиков. При неэффективности других методов лечения возможно хирургическое вмешательство.
После перенесенного однажды приступа мышечной невралгии крайне важно соблюдать меры профилактики – не переохлаждать, не перегружать причинный нерв и позвоночник, не злоупотреблять алкоголем, по возможности устранить другие заболевания внутренних органов. В большинстве случаев для профилактики повторных приступов очень эффективна лечебная физкультура.
Невралгия - это довольно распространенный недуг, который встречается в той или иной форме примерно у 0,5% людей, наблюдается у взрослых, чаще болеют женщины. В этой статье мы разберем, что такое невралгия, виды этого заболевания, разберемся как лечить невралгию.
Эта болезнь характеризуется развитием болевого синдрома, который объясняется нарушением функции периферического нерва. Она не сопровождается органическими изменениями в проводящих волокнах, как это происходит при неврите, в патогенезе ведущая роль принадлежит раздражению нерва.
Рассмотрим наиболее распространенные виды невралгии, а симптомы и лечение будут описаны ниже. Могут поражаться следующие нервы:
- Тройничный;
- Языкоглоточный;
- Межреберные;
- Затылочный, бедренный и др.
По этиологии выделяют первичную и вторичную невралгии. Лечение этих разновидностей заболевания будет значительно различаться, так как для первой характерно то, что симптоматика появляется без предшествующего воспаления в области нерва. Вторичная невралгия возникает вследствие воспаления окружающих тканей и сдавливания нерва из-за какой-либо другой патологии.
Каковы причины невралгии? Среди наиболее частых этиологических факторов развития этого заболевания выделяют переохлаждение, травматическое повреждение, интоксикации, процессы демиелинизации, опухоли, кариес и др. Также нерв может пострадать при таких патологиях позвоночника, как межпозвонковые грыжи, остеохондроз.
Как проявляется невралгия? Симптомы невралгии обычно трудно спутать с проявлениями других заболеваний. Пациенты жалуются на приступообразную боль, часто они описывают ее как «прострел». Появляется она после переохлаждения или физической нагрузки. Вместе с болевым синдромом возникает вегетативная симптоматика (покраснение и отечность кожи в области иннервации), возможно появление судорог и подергивания мышц. Боль может быть тупой, ноющей или покалывающей, сопровождающейся ощущением жжения и покалывания.
Тригеминальная невралгия
Тройничный нерв относится к V паре черепных нервов, и его ветви расположены у человека в области лица. Основная его функция заключается в обеспечении чувствительности лица. Кроме того, он иннервирует мускулатуру этой области и ротовой полости.
Существует правый и левый тройничный нерв, каждый из которых делится на ветви: глазной, над- и подчелюстной. Поэтому от того, какая ветвь поражена, зависит локализация боли.
Выделяют два источника развития болевого синдрома при невралгии, причиной которой является нарушение функции тройничного нерва:
- Центрального генеза - когда болевой импульс генерируется структурами головного мозга, при этом периферический нерв не поврежден. Для лечения невралгии такого типа наиболее эффективна терапия противосудорожными препаратами.
- Периферического генеза - возникает первично при вирусных инфекциях (герпес), интоксикациях, заболеваниях сосудов, аллергических реакциях. Вторичная обычно развивается при заболеваниях ЛОР-органов, верхне-шейного отдела позвоночника, зубов и др.

Приступу невралгии может предшествовать появление ощущения «ползания мурашек», зуд кожи лица. Характерно резкое появление болевого синдрома (невралгический приступ), который провоцируется жеванием, прикосновением к месту выхода нерва или разговором. Боль стреляющего характера, напоминает удар током. Вместе с ней появляется спазм мимической мускулатуры, больному в течение нескольких минут трудно открыть рот. Клиническая картина дополняется вегетативными реакциями (слюнотечение, слезотечение, гиперемия лица).
Через несколько минут болевой синдром стихает, но скоро снова обостряется. Возможно проявление в виде нетипичного тригеминального приступа, когда боль не стихает и не имеет четкой локализации. В целом, течение этого заболевание длительное, пациенты безуспешно много лет переживают смену ремиссии и обострения. Но при адекватной терапии возможно достижение стойкой ремиссии.
Если причиной тригеминальной невралгии было какое-либо другое предшествующее заболевание, то успех лечения зависит от эффективности терапии первичной патологии.
Межреберная невралгия
Межреберной невралгией часто может проявляться опоясывающий лишай (герпес). Эта болезнь характеризуется резкой жгучей боль по ходу межреберного нерва, которая усиливается при дыхании, резких движениях, чихании. Обычно из-за болевого синдрома пациент не может дышать полной грудью. Клиническая картина постепенно сглаживается, а затем наступает рецидив, и все проявления болезни возвращаются в первозданном виде.

По статистике боль чаще возникает слева. При пальпации определяется резкая болезненность по ходу нервных стволов. Иногда больные путают ее с инфарктом миокарда или заболеваниями желчного пузыря. Для установления точного диагноза следует обратиться к врачу, который проведет электрокардиография, рентген грудной клетки, общие лабораторные анализы. Дифференциальный диагноз следует проводить между невралгией и заболеваниями сердца и легких, ведь схожую клинику может давать пневмония, пневмоторакс, плеврит.
Невралгия седалищного нерва
Другое название этой патологии - ишиас. Болезнь может проявиться следующими симптомами:
- Сильная боль, постоянная или периодически возникающая и исчезающая;
- Нарушение чувствительности или двигательной функции нижних конечностей.
Сначала боль может локализоваться в области поясницы и со временем перейти на ноги до ступней. Чаще всего характерно односторонний болевой синдром, но при поражении обеих ветвей седалищного нерва признаки невралгии могут отмечаться с двух.

Этот нерв имеет связь с множеством мелких нервных окончаний, из-за чего боль может быть разлитой и локализоваться в нескольких анатомических областях. Все это значительно ухудшает качество жизни больного, он не может ходить, а такое действие, сгибание ноги в коленном суставе, становится для него невозможным.
Затылочная невралгия
Еще одной разновидностью данной патологии является затылочная невралгия. Причины возникновения ее также многочисленны. Это может быть переохлаждение, травматическое повреждение, длительный спазм мускулатуры и др. При этом заболевании боль локализуется в затылочной области, иногда может отдавать в висок. При значительной выраженности болевого синдрома возможен обморок или рвота. Важно знать, что у каждого человека симптомы могут значительно отличаться.
Характерные черты затылочной невралгии:
- «Прострел» - приступообразная боль, которая может так же резко прекратиться;
- Боль чаще возникает в области висков или ушей только с одной стороны;
- При таких раздражителях, как яркий свет, возможно появление боли или рези в глазах.

Диагностика и лечение невралгии
Пациенту, который отмечает вышеописанные симптомы, необходимо как можно раньше обратиться к врачу. Как определить невралгию, что это такое и как вылечить знает врач-невролог. Для исключения других причин он проводит полный неврологический осмотр, назначает лабораторные и инструментальные исследования.
Обычно этих сведений хватает для постановки диагноза, но иногда невралгия определяется как исключение - если после проведения общеклинических лабораторных исследований, МРТ, КТ нет данных о наличии другой причины болевого синдрома. Дифференциальный диагноз обычно проводится с травматическим повреждением окружающих нерв структур, объемными образованиями, которые могут сдавливать его (например, опухоли мягких тканей или протрузия межпозвонкового диска).
Комплексное лечение при невралгии включает в себя:
- Обезболивание и снятие воспаления;
- Иглоукалывание;
- Введение витамина B (мильгамма);
- Физиотерапия (лазер, магнитотерапия, ЭМ-терапия, применение инфракрасного и ультрафиолетового излечения, ультразвука, инмпульсных токов);
- Если пострадал тройничный нерв - противосудородные средства (габагамма, карбамазепин);
- Санаторно-курортное лечение.
Обезболивание достигается применением ненаркотических анальгетиков (ибупрофен, парацетамол, кетопрофен и др.). Возможно выполнение новокаиновой блокады (новокаин + аминазин). Показана также санация полости рта и носа.
Хирургическое лечение невралгии возможно при неэффективности консервативной терапии. Часто ее целью является устранение сдавления нервов, что возможно после расширения костных каналов. Если тригеминальная невралгия вызвана сдавлением близлежащим сосудом, проводится операция микроваскулярной декомпрессии - разделяются нерв и сдавливающие его сосуды.
Раньше проводилось электрическое или химическое разрушение нерва. В наше время такая методика считается устаревшей.
Если причиной сдавления тройничного нерва стала невринома, то используется «Гамма нож», не так давно принятый на вооружение метод лечения, который не требует госпитализации пациента, наркоза, и позволяет добиться полного излечения. Единственным минусом этой методики является возможное снижение чувствительности лица.
В лечении невралгии, вызванной поражением седалищного нерва, вместе с медикаментозной терапией часто используется ношение специального фиксирующего пояса. Это способствует скорейшему стиханию симптомов заболевания. После стабилизации состояния назначается лечебная гимнастика и другие упражнения, которые восстанавливают тонус организма. Важно помнить, что назначение лекарственных средств и все лечебные манипуляции должен проводить врач, потому что он знает, можно ли назначать те или иные процедуры, и что делать, если возникли осложнения.

Лечение невралгии вторичного генеза заключается в терапии основного заболевания. В этом случае больной направляется к соответствующему специалисту. Обычно излечение наступает после лечения или достижения ремиссии основного заболевания.
Стоит отметить, что терапию этого заболевания следует начинать как можно раньше, так как это позволит избежать таких осложнений хронический болевой синдром, ведущий к снижению двигательной активности, нарушению питания и значительно снижающий качество жизни пациента.
Массаж
Массаж часто применяется как дополнительное средство лечения разных видов невралгии. Также, как и лечебная физкультура, он проводится в совокупности с медикаментозной терапией по рекомендации лечащего врача. Самостоятельно не стоит заниматься лечением, так как при таком подходе можно только навредить.
В чем же заключается массаж при той или иной разновидности невралгии? Как лечить в зависимости от пораженного нерва?

При тригеминальной невралгии первые сеансы массажа включают в себя только легкое поглаживание больной области. Далее добавляются растирания лицевых мышц. Проводится также массаж болевых точек. Такая процедура длится не более 10 минут и ее цель - щадящее воздействие на ткани.
Что касается межреберной невралгии, то перед началом процедуры пациент принимает теплую ванну, чтобы согреть мышцы и предотвратить их повреждение. Массаж проводится с применением согревающих гелей. Начинают массировать со здоровой области, постепенно переходя на больную. Все движения должны быть щадящими и бережными, чтобы предотвратить появление болевого синдрома.
Заключение
Невралгия - это распространенное поражение нервных пучков, которое характеризуется выраженным болевым синдромом. Обычно это следствие нашего небрежного отношения к собственному здоровью, поэтому для профилактики данного заболевания рекомендуется избегать переохлаждений, чрезмерной физической нагрузки и травм. Можно посоветовать заниматься лечебной физкультурой, принимать витамины группы В, своевременно лечить хронические заболевания.
Этот недуг лучше предупредить, так как лечение любой локализации - очень длительный и дорогостоящий процесс, и никому не хочется в течение многих лет пить таблетки с минимальным результатом.
Межреберная невралгия – «хитрое» заболевание, симптомы которого очень похожи на симптомы некоторых заболеваний сердечно-сосудистой системы. Боль в области грудной клетки, характерную для межреберной невралгии, легко перепутать с симптомами патологии сердца.
Тем не менее, по характеру такие боли принципиально разные: основной симптом невралгии – это так называемая нейропатическая боль, то есть боль, вызванная каким-либо повреждением или заболеванием нервной системы и ее элементов. Именно этот симптом при диагностике становится основой для дифференциации межреберной невралгии и заболеваний сердца, поскольку «поведение», характер нейропатической боли, основного симптома невралгии, кардинально отличаются от боли, вызванной патологиями сердечно-сосудистой системы.
Боль: главный сигнал невралгии
Основной симптом межреберной невралгии, вызванной раздражением или сдавливанием межреберных нервов – это боль в области ребер. Хотя такого рода боль с точки зрения природы происхождения называется нейропатической, по характеру боль, вызванная межреберной невралгией, может быть различной: ноющей, острой, тупой, жгучей. Боль может быть как постоянной, так и эпизодической. Как правило, болевые ощущения, вызванные раздражением межреберных нервов, усиливаются при какой-либо активности – например, из-за резкого движения корпуса, кашля, чихания, даже простейшего изменения положения тела. Кроме того, боль наблюдается при пальпации (прощупывании) определенных участков тела – например, областей между ребрами, вдоль позвоночника или грудной клетки. Резкой болью «отзывается» прощупывание того участка грудной клетки, в области которого располагается поврежденный отрезок нерва. Очень часто при межреберной невралгии наблюдается боль, усиливающаяся при вдохе и выдохе – во время приступа боли дышать становится настолько больно, что дыхание как будто «перехватывает», малейшее расширение грудной клетки в процессе вдоха отзывается резкой болью.
Область локализации боли: важный симптом невралгии
Хотя в первую очередь межреберная невралгия вызывает боль, локализованную в области ребер (межреберных промежутков), болевые ощущения могут наблюдаться и в других областях – например, под лопаткой, в области поясницы, в спине. Такая «отраженная» боль, как правило, не указывает на настоящий источник повреждения нерва. Боль в грудной клетке, вызываемая межреберной невралгией, достаточно часто носит опоясывающий характер – то есть наблюдается только в левой либо только в правой половине грудной клетки по ходу межреберных промежутков.
Другие симптомы межреберной невралгии
Помимо боли, сдавливание или раздражение межреберных нервов может вызвать и ряд других неприятных симптомов. Боль при межреберной невралгии может сопровождаться отчетливым сокращением, «подергиванием» отдельных мышц, интенсивным потоотделением, изменением цвета кожи – покраснением кожи либо, наоборот, нездоровой бледностью кожи. В области непосредственного повреждения периферических отрезков нерва, вызвавшего симптомы межреберной невралгии, кожа может потерять чувствительность (онеметь).
Как отличить симптомы невралгии от симптомов болезни сердца?
Поскольку боли в области грудной клетки характерны и для межреберной невралгии, и для некоторых заболеваний сердечно-сосудистой системы, выявление характера болей позволяет дифференцировать эти заболевания и поставить точный диагноз. Хотя боль – основной признак и невралгии, и болезней сердца, по характеру болевые ощущения в этих двух случаях кардинально разные. Основной симптом межреберной невралгии – это боль постоянного характера, наблюдающаяся в течение длительного периода времени, не снимаемая какими-либо лекарственными препаратами и усиливающаяся при каких-либо движениях тела. А вот для заболеваний сердца характерна боль краткосрочная, периодического характера, которая подавляется некоторыми лекарственными средствами (например, нитроглицерином). Вызванная сердечно-сосудистым заболеванием боль не усиливается вследствие каких-либо движений тела.
Межреберная невралгия – заболевание, которое может доставить больному много неприятностей. Прежде всего, это сильная боль, которая буквально выматывает больных. Можно ли предупредить эту напасть и как? Если знать, почему возникает заболевание, то в большинстве случаев его можно и предупредить.
Почему может начаться межреберная невралгия
Невралгия – это боль по ходу нерва. При межреберной невралгии боль распространяется по ходу межреберных нервов, которые расположены между ребрами. Это заболевание может начаться в результате любых заболеваний или травм, затрагивающих межреберные нервы. Например, при прямых травмах, отравлениях, любых острых заболеваниях (например, при вирусных инфекциях, острых аллергических процессах поражениях периферической нервной системы, заболеваниях позвоночника и так далее). Но чаще всего межреберная невралгия возникает при простудах и опоясывающем лишае. Не последнее место занимает и снижение иммунитета – состояние, при котором организм сам не может полноценно защищаться от различных инфекций.
Развитию межреберной невралгии способствуют такие заболевания, как сахарный диабет, хронический алкоголизм, гиповитаминозы (недостаток витаминов), а также любые другие острые или хронические заболевания, которые способствуют снижению иммунитета и недостаточному снабжению нервной ткани кислородом.
Как проявляется
Основным признаком межреберной невралгии является сильная боль по ходу межреберных промежутков. Больным трудно дышать (боли усиливаются на вдохе), они не могут двигаться, поворачивать туловище, кашлять, громко говорить и так далее. И даже в полном покое боли продолжают беспокоить, то усиливаясь, то уменьшаясь. При этом больной в состоянии сам проследить движение боли по ходу нерва. Несмотря на почти постоянную сильную жгучую боль, кожа над пораженным нервом может потерять чувствительность.
Межреберная невралгия может проявляться в виде болей в сердце, в желудке, в области почек, так как от межреберных нервов отходят небольшие веточки к этим органам. Боли в сердце при стенокардии легко отличить от болей при межреберной невралгии – они снимаются приемом нитроглицерина. Боли в желудке всегда уменьшатся от приема какого-либо спазмолитика (например, но-шпы, так как расслабятся мышцы, сдавливающие нервные окончания). А вот боли при межреберной невралгии от приема этих препаратов не пройдут.
Диагностика
Иногда боли при межреберной невралгии можно перепутать с инфарктом миокарда, боли при этом заболевании также очень сильные и не снимаются приемом нитроглицерина. Поэтому если боли в грудной клетке начались внезапно и похожи на боли в сердце, нужно срочно вызвать скорую помощь – только врач сможет разобраться в характере болей и то после того, как сделает электрокардиограмму. И если при межреберной невралгии сильную боль можно потерпеть, то при инфаркте миокарда больному требуется срочная медицинская помощь.
Для уточнения диагноза назначают дополнительное обследование больного: рентгенографию грудной клетки, магнитно-резонансную томографию (для исключения патологии позвоночника) и некоторые другие методы исследования.
Как лечат межреберную невралгию
Лечение межреберной невралгии начинается после обследования и уточнения диагноза. Если причиной заболевания стало ущемление корешков спинномозговых нервов, то поможет только лечение основного заболевания – остеохондроза или грыжи межпозвоночного диска. Если же причиной межреберной невралгии явилась простуда или опоясывающий лишай – проводят лечение этих заболеваний.
Во время сильных болей больному назначают постельный режим. Для того, чтобы боли не так сильно беспокоили и нервы не ущемлялись, лучше лежать на твердой поверхности. Больным назначают различные обезболивающие лекарственные препараты и процедуры (например, новокаиновые блокады), физиолечение (ионофорез с новокаином, УВЧ и другие), сеансы рефлексотерапии (воздействие на специальные точки на коже, которые отвечают за чувствительность тех или иных нервов).
Местно (по ходу пораженных межреберных нервов) накладывают обезболивающие и противовоспалительные кремы и мази (в том числе содержащие яды некоторых насекомых), которые оказывают согревающее, отвлекающее и расслабляющее действие, уменьшая, таким образом, боль.
Если причиной возникновения межреберной невралгии стало какое-то заболевание позвоночника (например, его искривление или грыжа межпозвоночного диска), то назначаются курсы лечебного массажа, мануальной терапии, лечебной гимнастики, при необходимости – вытяжение позвоночника. В исключительных случаях, когда назначенное лечение оказывается неэффективным, а боли очень беспокоят больного, проводится хирургическая коррекция нарушений позвоночного столба.
Если межреберная невралгия беспокоит часто, то необходимо провести тщательное обследование, чтобы выяснить ее причину.
Галина Романенко